簡介
消化性潰瘍(peptic ulcer)主要指發生于胃和十二指腸的慢性潰瘍,是一種多發病和常見病。潰瘍的形成有各種因素,其中酸性胃液對粘膜的消化作用是潰瘍形成的基本因素,因此得名。酸性胃液接觸的任何部位,如食管下段、胃腸吻合術後吻合口、空腸以及具有異位胃粘膜的Meckel憩室。絕大多數的潰瘍發生于十二指腸和胃,故又稱胃、十二指腸潰瘍。
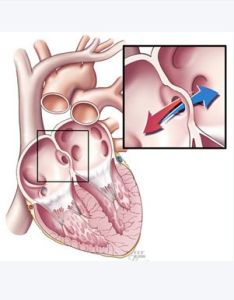
胃潰瘍(GU)
十二指腸潰瘍(DU)
1、胃潰瘍是由于防禦因子的作用減弱、攻擊因子的力量相對增強而引起的。而十二指腸潰瘍是因為屬于攻擊因子的胃酸分泌增加所引起
2、胃潰瘍而言,通常在空腹時或餐後30分鐘左右開始痛,而十二指腸潰瘍則是在空腹時、餐後2~3小時,或是夜間開始痛。十二指腸潰瘍以空腹痛或夜間痛更為常見。
3、胃潰瘍以嘔血較多見,十二指腸潰瘍則以血便更常見。
病因
消化性潰瘍是一種多病因疾病,各種與發病有關的因素如胃酸、胃蛋白酶、感染、遺傳、體質、環境、飲食、生活習慣、神經精神因素等,通過不同途徑或機制,導緻上述侵襲作用增強和或防護機制減弱,均可促發潰瘍發生。
消化性潰瘍病因一、胃酸及胃蛋白酶的侵襲作用及影響因素。
1、胃酸一胃蛋白酶的侵襲作用,尤其是胃酸的作用,在潰瘍形成中占主要地位。
2、神經精神因素。持續、過度的精神緊張、勞累、情緒激動等神經精神因素常是十二指腸潰瘍的發生和複發的重要因素。
3、幽門螺旋杆菌系緻消化性潰瘍的重要因素之一。
消化性潰瘍病因二、削弱粘膜的保護因素。
消化性潰瘍病因三、其它因素
1、遺傳因素有關。
2、飲食、藥物、吸煙的影響食物和飲料對胃粘膜及其屏障可以有物理性(過熱、粗糙等)或化學性(如過酸、辛辣、酒精等)損害作用。多種藥物,如阿司匹林、消炎痛、利血平、腎上腺皮質激素等。在吸煙的人群中,消化性潰瘍發病率顯著高于不吸煙者,其潰瘍愈合過程延緩,複發率顯著增高,以上與吸煙量及時間呈正相關性。
3、全身性疾病的影響。如肝硬化術後,肺氣腫、類風濕性關節炎。
綜上所述,胃酸-胃蛋白酶的侵襲作用增強和或胃粘膜防護機制的削弱是本病的根本環節。任何影響這兩者平衡關系的因素,都可能是本病發病及複發的原因。
病理
十二指腸潰瘍多發生于球部的前壁或後壁,直徑一般<1cm。發生于球部以下的潰瘍稱球後潰瘍,球部前、後壁同時有稱對吻潰瘍。胃潰瘍多發生于胃小彎近幽門處,尤胃窦部,直徑一般<2cm。胃和十二粘腸均有潰瘍時稱複合性潰瘍。
典型的潰瘍呈圓形或卵圓形,邊緣整齊,底部平坦,深淺不一。淺者僅累及粘膜下層,深者可達肌層或漿膜層。切面呈漏鬥狀或潛掘狀,潰瘍表面常覆以纖維素性膜或伴化膿而呈灰白或灰黃,潰瘍周圍粘膜皺襞呈輪輻狀向潰瘍處集中。
鏡下,活動性潰瘍的底部由表面至深層分四層:①滲出層:由不等量的急性炎性滲出物如嗜中性粒細胞和纖維素等構成;②壞死層:由壞死的細胞,組織碎片和纖維蛋白樣物質構成的凝固性壞死;③肉芽組織層;④瘢痕層。瘢痕層内可見中、小動脈管壁增厚、管腔狹窄及血栓形成(增生性動脈炎)。另可見神經節細胞和神經纖維變性或增生,有時可形成創傷性神經瘤。潰瘍壁處可見粘膜肌層和肌層的粘連或融合。
症狀
消化性潰瘍在臨床上以慢性病程、周期性發作、節律性上腹痛為特點,節易發作,容易複發。
(一)症狀
1.上腹部腹痛是消化性潰瘍主要症狀。
(1)部位:GU疼痛多位于劍突下正中或偏左,DU疼痛常在上腹正中或偏右。
(2)性質:多為隐痛、脹痛、燒灼痛、鈍痛、劇痛或饑餓樣不适感。
(3)範圍:手掌大小
(4)疼痛具有節律性:與飲食關系密切。
GU疼痛:常在進餐後1/2~1小時出現,持續1~2小時後逐漸緩解,至下次進餐前疼痛消失,典型節律:進食-疼痛-緩解。
DU疼痛:進餐後3~4小時出現,為饑餓痛、空腹痛或夜間痛,典型節律:疼痛-進食-緩解。
其他胃腸道症狀可表現為反酸、嗳氣、惡心、嘔吐等消化不良的症狀,以GU較DU為多見。
全身症狀可表現為自主神經功能失調的症狀如失眠、多汗等,也可表現為營養不良的症狀如消瘦、貧血等。
(二)體征
緩解期多無明顯體征,發作時于上腹部有固定壓痛點。
(三)并發症
1.出血:是消化性潰瘍最常見的并發症
2.穿孔:最常發生于十二指腸潰瘍
表現:為腹部劇痛和急性腹膜炎的體征。當潰瘍疼痛變為持續性,進食或用制酸藥後長時間疼痛不能緩解,并向背部或兩側上腹部放射時,常提示可能出現穿孔。
3.幽門梗阻
表現:為餐後上腹部飽脹,頻繁嘔吐宿食。
4.癌變:少數GU可發生癌變,尤其是45歲以上的病人。
上消化道出血
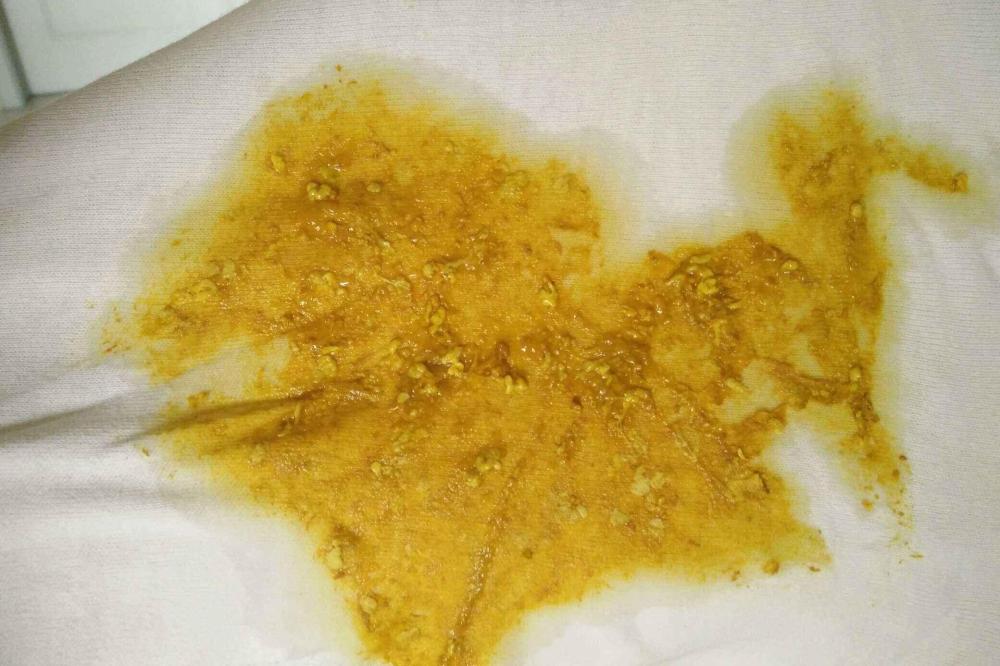
這是消化性潰瘍最常見的并發症。最多見的表現為黑糞,而且黑得發亮,像柏油一樣,稱為“柏油樣便”。少數病人可以有嘔血。嘔血者往往伴有黑糞,而黑糞者不一定伴有嘔血。除黑糞和嘔血外,病人還可以有與出血有關的其他表現,如口渴、冷汗、手腳冰冷、頭暈、昏厥、心悸、低血壓等。出血量過大者可以危及生命。病人因消化性潰瘍而出血時,在腹痛方面常常有一些特點,如出血前腹痛比平常更厲害,而出血後,腹痛反而緩解了等等。
幽門梗阻
胃與食管交界的口被稱為“贲門”,胃與十二指腸交界的口被稱為“幽門”。如果潰瘍累及了幽門,如幽門管潰瘍,或者潰瘍離幽門比較近,炎症對幽門的不斷刺激,使幽門經常處于關閉狀态,食物和胃的分泌物不能通過幽門進入小腸而大量潴留在胃裡,這種情況被稱為“幽門梗阻”。幽門梗阻時最典型的表現是所謂的“嘔吐宿食”。嘔吐宿食常常在多次進食後發生。病人吃了早飯後可以沒有什麼明顯的不适感覺,吃了中飯後可以有些腹脹,吃了晚飯後,則有明顯的腹脹不适,直到嘔吐,嘔吐後,病人頓時感到很輕松。由于嘔出的胃内容物在胃裡待的時間比較久,往往有一股酸臭味,因此被稱為“宿食”。
潰瘍穿孔胃潰瘍和球部潰瘍均可穿孔,但球部潰瘍的穿孔更常見一些。潰瘍穿孔前,常常有腹部劇痛,穿孔後,腹痛可以緩解一點,但不久,由于胃内容物和胃酸等物質進入腹腔,引起腹膜炎時,腹痛又可以發生,如不及時治療,病情會越來越重而危及生命。
潰瘍癌變潰瘍癌變是消化性潰瘍最嚴重的并發症。一般來說,球部潰瘍基本不惡變,而胃潰瘍則有5%不到的惡變率。值得注意的是,除了胃癌晚期,胃潰瘍和胃癌在症狀方面并沒有很明顯的差别。因此,有腹痛或腹部不适的病人,當機立斷作胃鏡檢查是明智的選擇。
檢查
一、X線鋇餐檢查
是重要方法之一。特别是鋇氣雙重對比造影及十二指腸低張造影術的應用,進一步提高了診斷的準确性。潰瘍的X線征象有直接和間接兩種,龛影是潰瘍的征象,胃潰瘍多在小彎側突出腔外,球部前後壁潰瘍的龛影常呈園形密度增加的鋇影,周圍環繞月暈樣淺影或透明區,有時可見皺襞集中征象。間接征象多系潰瘍周圍的炎症、痙攣或瘢痕引起,鋇餐檢查時可見局部變形、激惹、痙攣性切迹及局部壓痛點,間接征象特異性有限,十二指腸炎或周圍器官(如膽囊)炎症,也可引起上述間接征象,臨床應注意鑒别。
二、内鏡檢查
纖維及電子胃、十二指腸鏡不僅可清晰、直接觀察胃、十二指腸粘膜變化及潰瘍大小、形态,還可直視下刷取細胞或鉗取組織作病理檢查。對消化性潰瘍可作出準确診斷及良性惡性潰瘍的鑒别診斷,此外,還能動态觀察潰瘍的活動期及愈合過程。觀察藥物治療效果等。
内鏡下潰瘍可分為三個時期:
1、活動期(ActiveStage):潰瘍呈園或橢圓形凹陷,底部平整,覆白色或黃白色厚苔,邊緣光整,潰瘍邊緣充血水腫呈紅暈環繞,但粘膜平滑,炎症消退後可見周圍皺襞集中。
2、愈合期(Healingstage):潰瘍縮小、變淺,周圍充血水腫紅暈消退,皺襞集中,底部滲出減少,表面為灰白薄苔。
3、疤痕期(ScarringStage):底部薄白苔消失,潰瘍面為疤痕愈合的紅色上皮,以後可不留痕迹或遺留白色疤痕及皺襞集中示潰瘍完全愈合,以上三種尚可分為A1、A2;H1、H2及S1、S2等亞型。
三、胃液分析
胃潰瘍患者的胃酸分泌正常或稍低于正常,十二指腸潰瘍患者則多增高以夜間及空腹時更明顯。一般胃液分析結果不能真正反應胃粘膜泌酸能力,現多用五肽胃泌素或增大組織胺胃酸分泌試驗,分别測定基礎胃酸排泌量(BAO)及最大胃酸和高峰排泌量(MAO和PAO)。
對下述情況有很大診斷或參考價值:
①排除胃泌素瘤所緻消化性潰瘍,如BAO超過15mmol/小時,MAO超過60mmol/小時,或BAO/MAO比值大于60%,提示胃泌素瘤的診斷。
②區别胃潰瘍是良性或惡性,參考MAO結果,如系真性胃酸缺乏,應高度懷疑瘤性潰瘍。
③症狀典型,MAO超過40mmol/小時,提示活動性十二指腸潰瘍。
四、糞便隐血檢查
潰瘍活動期,糞隐血試驗陽性,經積極治療,多在1-2周内陰轉。
診斷依據
1、慢性病程,周期性發作,常與季節變化、精神因素、飲食不當有關;或長期服用能緻潰瘍的yao物。
2、上腹隐痛、灼痛或鈍痛,服用堿性藥物後緩解。典型胃潰瘍常于劍突下偏左,好發于餐後半小時到1~2小時。疼痛常伴反酸嗳氣。
3、基礎泌酸量及最大泌酸量測定有助診斷。胃潰瘍的基礎泌酸量正常或稍低,但不應為遊離酸缺乏。
4、潰瘍活動期大便隐血陽性。
5、X線鋇餐檢查可見龛影及粘膜皺襞集中等直接征象。單純局部壓痛,激惹變形等間接征象僅作參考。
6、胃鏡檢查,可于胃部見圓或橢圓、底部平整、邊緣整齊的潰瘍。根據潰瘍面所見,可分為:
①活動期:潰瘍面為灰白或褐色苔膜覆蓋,邊緣腫脹,色澤紅潤、光滑而柔軟。
②愈合期:苔膜變薄,潰瘍縮小,其周圍可見粘膜上皮再生的紅暈;或潰瘍面幾乎消失,其上有極少的薄苔。
③瘢痕期:潰瘍面白苔已消失,變成紅色充血的瘢痕;可見皺襞集中。
治療
一般治療
1、飲食要定時,進食不宜太快,避免過飽過饑。
2、戒酒及戒煙亦為治療的一部分。
3、應禁用能損傷胃粘膜的非甾體炎藥如阿斯匹林、消炎痛,保泰松等。
4、穩定情緒,解除焦慮。
飲食注意
飲食上宜食易消化又有健脾益胃作用的食物,發作期宜少食多餐,以軟食為主,如軟飯、面食、稀粥、藕粉、豆漿、橘子等。平時飲食應有規律,忌食生冷、幹硬和煎炒油炸的食物,如:生蘿蔔、柿子、油炸花生米、炸焦魚、燒雞等,亦不宜飲酒、濃茶和咖啡,這些可使胃酸增多,影響潰瘍愈合。胃酸過多者,不宜食過酸的食物,如醋、話梅、檸檬、酸蘋果、辣椒、芥末、胡椒等刺激性食物也不宜食之,它們可刺激潰瘍病,引起上腹痛。
藥物治療
1、抗酸劑。主要為碳酸氫鈉,碳酸鈣,氫氧化鋁,次碳酸铋。常用複方制劑有:胃舒平、鋁鎂合劑、胃瘍甯、樂得胃、複方鈣铋鎂等。
2、胃酸分泌抑制劑。常用的有:颠茄,阿托品,山莨菪堿,哌吡氮平,甲氰米胍,法莫替丁,洛賽克。
3、加強保護因素的藥物。常用的有:硫糖鋁,三鉀二枸橼絡合铋,生胃酮。
4、抗菌治療由于幽門螺旋杆菌與消化性潰瘍的發病可能有關。加服抗菌劑如痢特靈等。
中藥療法
祖國醫學認為本病屬于“胃脘痛”範疇,按辯論施治,可分為:
①脾胃虛寒型,治則為溫脾健胃、益氣健中,代表方為黃芪建中湯加減;
②肝郁氣滞型,治則為疏肝理氣、和胃止痛,代表方為柴胡疏肝散加減;
③胃陰不足型,治則為滋養胃陰,代表方為一貫煎或麥冬湯加減;
④血瘀型,治則為化瘀通絡,代表方為失笑散加減。
針灸治療
主穴:胃俞、足三裡
1.肝氣犯胃:
【診斷要點】胃脘脹痛連脅,嗳氣吞酸,甚至嘔吐,每因情緒波動易發或加重,納呆,大便不暢;苔薄白或薄膩,脈弦。
【處方】期門、公孫、内關
2.肝胃郁熱:
【診斷要點】胃脘灼痛,痛勢急迫,泛酸嘈雜,口幹口苦,煩躁易怒,便幹尿赤,舌紅苔黃,脈弦或弦數。
【處方】肝俞、太沖、内庭
3.胃陰虧虛
【診斷要點】胃痛隐隐,胃中嘈雜,食後脹甚,心煩不寐,口燥咽幹,大便幹結,舌紅少津,苔少或無,脈細數。
【處方】脾俞、三陰交、内關
4.脾胃虛寒:
【診斷要點】胃痛隐隐,喜溫喜按,空腹痛甚,得食痛減,神疲乏力,面色光白,手足欠溫,大便溏薄,舌淡苔白,脈弱或遲緩或沉細。
【處方】脾俞、中脘、(灸)關元
其它療法:
耳穴貼壓:胃、脾、交感、神門、内分泌、皮質下
皮膚針:取穴:第7-12胸椎兩側的夾脊穴,足太陽經背俞穴,上腹部任脈及足陽明胃經。方法:自上向下循序叩打,至皮膚潮紅為度。
手術治療
手術指征為:經過嚴格内科治療不愈的頑固性潰瘍,胃潰瘍疑是惡變者或有嚴重并發症内科治療不能奏效者。
預防
注意精神情緒,鍛煉身體,增強體質。養成良好的生活飲食習慣,節制煙酒,避免暴飲暴食及刺激性藥物,食物,注意生活規律,勞逸結合,避免各種誘發因素。
并發症
(一)大量出血是本病最常見并發症,其發生率約占本病患者的20%~25%,也是上消化道出血的最常見原因。并發于十二指腸潰瘍者多見于胃潰瘍,而并發于球後潰瘍者更為多見。并發出血者,其消化性潰瘍病史大多在一年以内,但一次出血後,就易發生第二次或更多次出血。尚有10%~15%的患者可以大量出血為消化性潰瘍的首見症狀。
消化性潰瘍出血的臨床表現取決于出血的部位、速度和出血量。如十二指腸後壁潰瘍,常可潰穿其毗鄰的胰十二指腸動脈而緻異常迅猛的大量出血;而其前壁因無粗大的動脈與之毗鄰,故較少發生大量出血。潰瘍基底部肉芽組織的滲血或潰瘍周圍粘膜糜爛性出血,一般隻緻小量而暫時出血。消化性潰瘍出血速度快而量多者,則表現為嘔血及黑糞;如出血量少,出血速度慢而持久,則可表現為逐漸出現的低色素性小紅細胞性貧血和糞便潛血陽性。十二指腸潰瘍出血,黑糞比嘔血多見,而胃潰瘍出血,兩者發生機會相仿。短時間内的大量出血,可因血容量的銳減而緻頭昏、眼花、無力、口渴、心悸、心動過速、血壓下降、昏厥,甚至休克。消化性潰瘍并發出血前,常因潰瘍局部的充血突然加劇而緻上腹疼痛加重。出血後則可因充血減輕,以及堿性血對胃酸的中和與稀釋作用,腹痛随之緩解。
根據消化性潰瘍病史和出血的臨床表現,診斷一般不難确立。對臨床表現不典型而診斷困難者,應争取在出血後24~48小時内進行急診内鏡檢查,其确診率可達90%以上,從而使患者得到及時診斷和治療。
(二)穿孔 潰瘍穿透漿膜層而達遊離腹腔即可緻急性穿孔;如潰瘍穿透與鄰近器官、組織粘連,則稱為穿透性潰瘍或潰瘍慢性穿孔。後壁穿孔或穿孔較小而隻引起局限性腹膜炎時,稱亞急性穿孔。
急性穿孔時,由于十二指腸或胃内容物流入腹腔,導緻急性彌漫性腹膜炎,臨床上突然出現劇烈腹痛。腹痛常起始于右上腹或中上腹,持續而較快蔓延至臍周,以至全腹。因胃腸漏出物刺激膈肌,故疼痛可放射至一側肩部(大多為右側)。如漏出内容物沿腸系膜根部流入右下盆腔時,可緻右下腹疼痛而酷似急性闌尾炎穿孔。腹痛可因翻身、咳嗽等動作而加劇,故病人常卧床,兩腿卷曲而不願移動。腹痛時常伴惡心和嘔吐。病人多煩躁不安、面色蒼白、四肢濕冷、心動過速。如穿孔發生于飽餐後,胃内容物漏出較多,則緻腹肌高度強直,并有滿腹壓痛和反跳痛;如漏出量較少,則腹肌強直、壓痛及反跳痛可局限于中上腹附近。腸鳴音減低或消失。肝濁音界縮小或消失,表示有氣腹存在。如胃腸内容物流達盆腔,直腸指診可探到右側直腸陷凹觸痛。周圍血白細胞總數和中性粒細胞增多。腹部X線透視多可發現膈下有遊離氣體,從而可證實胃腸穿孔的存在;但無隔下遊離氣體并不能排出穿孔存在。嚴重的穿孔病例或潰瘍穿透累及胰腺時,血清澱粉酶亦可增高,但一般不超過正常值的5倍。
亞急性或慢性穿孔所緻的症狀不如急性穿孔劇烈,可隻引起局限性腹膜炎、腸粘連或腸梗阻征象,并于短期内即可見好轉。
(三)幽門梗阻大多由十二指腸潰瘍引起,但也可發生于幽門前及幽門管潰瘍。其發生原因通常是由于潰瘍活動期,潰瘍周圍組織的炎性充血、水腫或反射性地引起幽門痙攣。此類幽門梗阻屬暫時性,可随潰瘍好轉而消失;内科治療有效,故稱之功能性或内科性幽門梗阻。反之,由潰瘍愈合,瘢痕形成和瘢痕組織收縮或與周圍組織粘連而阻塞幽門通道所緻者,則屬持久性,非經外科手術而不能自動緩解,稱之器質性和外科性幽門梗阻。由于胃潴留,病人可感上腹飽脹不适,并常伴食欲減退、嗳氣、反酸等消化道症狀,尤以飯後為甚。嘔吐是幽門梗阻的主要症狀,多于餐後30~60分鐘後發生。嘔吐次數不多,約每隔1~2天一次。一次嘔吐量可超過1L,内含發酵宿食。病人可因長期、多次嘔吐和進食減少而緻體重明顯減輕。但不一定有腹痛,如有腹痛則較多發生于清晨,且無節律性。因多次反複大量嘔吐,H和K大量丢失,可緻代謝性堿中毒,并出現呼吸短促、四肢無力、煩躁不安,甚至發生手足搐搦症。空腹時上腹部飽脹和逆蠕動的胃型以及上腹部震水音,是幽門梗阻的特征性體征。
(四)癌變胃潰瘍癌變至今仍是個争論的問題。一般估計,胃潰瘍癌變的發生率不過2%~3%,但十二指腸球部潰瘍并不引起癌變。
預防方法
多吃香蕉可防治胃潰瘍
香蕉性寒、味甘,有清熱止渴、涼血解毒、潤腸通便之奇異功效,常食香蕉,有益身體健康。研究表明,香蕉可以治胃潰瘍。香蕉含有一種化學物質,能刺激胃黏膜細胞生長繁殖,使潰瘍不受胃酸侵蝕。香蕉汁、果柄及皮均可人藥。香蕉果柄有降血清膽固醇的作用,皮中含有抑制真菌或細菌的有效成分蕉皮素,可用于治療真菌感染所引起的皮膚瘙癢和腳氣病。将發黑熟透了的香蕉,放在火旁烤熱,然後将烤熱的果肉塗在皲裂皮膚上,可使皲裂痊愈,皮膚潤滑。香蕉還含有一種促進産生“5一羟色胺”的物質,該物質能使人心情愉快。臨床應注意,因香蕉含有豐富的鉀,所以患泌尿系統疾病者不宜多食。
護理
(一)一般護理
1.休息潰瘍有活動大便隐血試驗陽性病人應卧床休息1~2周。
2.飲食護理宜選用營養豐富、清淡、易消化的食物定時進餐,少量多餐。進餐時應細嚼慢咽,不宜過快過飽。每天5~6餐,以牛奶、稀飯、面條等偏堿性食物為宜。忌食辛辣、過冷、油炸、濃茶等刺激性食物及飲料要戒煙酒。
3.心理護理
(二)疼痛護理
(1)評估病人疼痛的特點,與飲食的關系,飯後疼痛或飯前疼痛,有無放射痛
(2)指導病人使用松弛術、局部熱敷、針灸、理療等方法,以減輕腹痛。
(三)并發症的護理
1.上消化道出血
2.穿孔立即禁食補血、補液6~12小時内緊急手術
3.幽門梗阻禁食胃腸減壓
4.癌變:疼痛失去原來的規律性,糞便隐血試驗持續陽性,應懷疑有癌變可能。
(四)用藥護理
1)H2受體拮抗劑:藥物應在餐中或餐後即刻服用,也可一天的劑量夜間頓服。
2)胃黏膜保護劑:因硫糖鋁在酸性環境下有效,應在餐前1小時與睡前給藥。膠體铋劑在酸性環境下起作用,故在餐前0.5小時服用。
3)抗酸藥,如氫氧化鋁凝膠等應在餐後1小時或睡前服用。
4)抗膽堿能藥及胃動力藥如嗎丁啉、西沙必利等應在餐前1h及睡前1h服用。