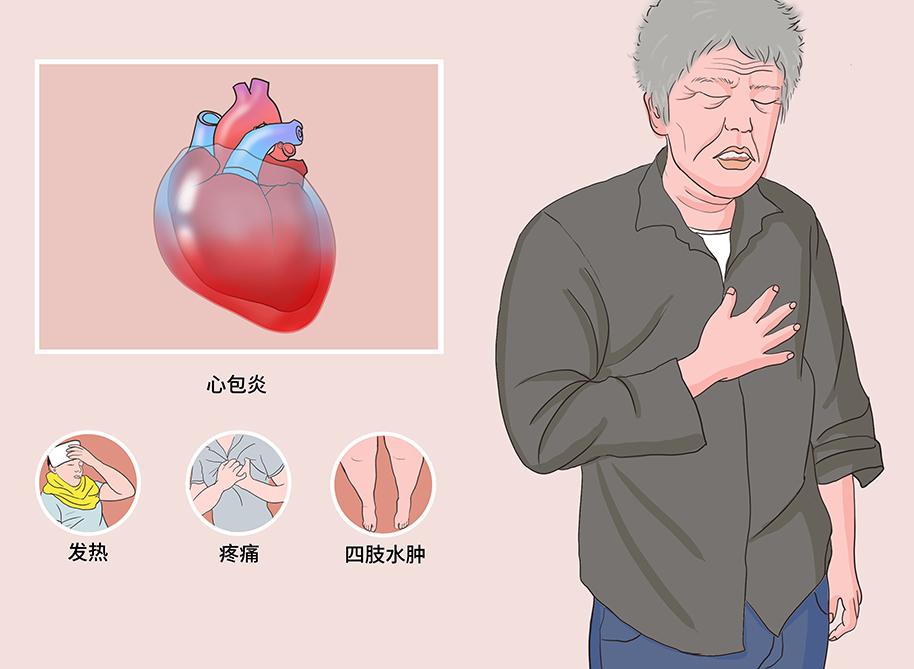
病因
自身免疫反應學說n
n急性心肌梗死後的壞死心肌組織作為一種抗原,刺激機體産生抗心肌抗體,抗心肌抗體與壞死心肌抗原形成免疫複合物,随血流沉積在心包膜、胸膜、肺泡壁的毛細血管内皮處,并激活補體,生成生物活性物質,造成血管損傷,使其血管通透性增加,液體滲出,甚至破裂出血,引起心包炎(積液)、胸膜炎(胸腔積液)、肺炎(無菌性炎症)等改變。
感染學說n
n可能與感染病毒有關,但目前支持此研究證據不足。
抗凝藥物的使用n
n既往的觀點曾認為發生與心肌梗死時使用抗凝劑有關。但近來研究對該機制提出了質疑,原因是随着早期再灌注治療的增加,雖然抗凝藥物使用越來越普遍,但心肌梗死後綜合征的發生率反而降低。
病理生理
早期少量僅表現為心包少量滲出時,對于血流動力學無明顯影響;當出現大量心包積液後,可影響心室充盈,使每搏射血量減少,血壓降低,并代償性地出現心率增快、周圍血管阻力增加;同時會引起回心血量減少,靜脈壓升高,體循環淤血。如晚期出現縮窄性心包炎,可引起心室充盈嚴重受限,心輸出量明顯減低,合并持續的低血壓狀态,同時存在明顯的體循環淤血,并可出現全身消耗性表現。
臨床表現
心肌梗死後綜合征于急性心肌梗死後10日到2個月内發病,一小部分患者可于急性心肌梗死後1周内發病。起病的症狀主要為胸痛伴有發熱和不适感。發熱一般可達38~39℃,偶可達40℃,持續1~2周或3~6周。胸痛呈壓榨樣或重壓感,患者可能極度痛苦以緻被懷疑為心肌梗死;但症狀亦可以很輕,患者隻感胸部鈍痛或輕度不适。胸痛可能持續數日,輕者可能隻持續數小時,長者可達數周。胸痛位于胸骨後或心前區、頸部兩側、下颚部、肩部、背部或上腹部,深呼吸可加重。患者常取坐位,上半身前傾以減輕疼痛。體檢主要發現為心包摩擦音,心包摩擦音随體位變化。心包摩擦音可持續2周以上。有時伴有胸膜摩擦音。
檢查
1、血液檢查:白細胞計數常升高,中性粒細胞增多,血沉加快,抗心肌抗體陽性。
2、心包積液檢查:為漿液性,或血性-漿液性,偶爾血性,心包積液以中性多形核白細胞為主。有報道CABG術後出現的心包積液早期為血性,以嗜酸性粒細胞為主;晚期為漿液性,以淋巴細胞為主。
3、心電圖:多為非特異性表現,可呈廣泛導聯ST段擡高等心包炎樣改變;也可以表現為數個導聯的T波低平或倒置。
4、胸部X-ray:胸腔積液的檢出率約60-70%,部分患者可見肺部滲出性病變。Dressler報道68%患者出現胸腔積液。約1/4病例X射線胸片顯示肺部有索條狀或小片狀浸潤。合并心包積液時可見心音增大或燒瓶心。
5、超聲心動圖:可見心包内的無回聲區為心包積液,多為彌漫性,限局性心包積液需與心肌梗死後心包炎相鑒别。前心包的無回聲區多提示心包積液,而後心包的無回聲區需與冠脈周圍脂肪組織相鑒别,必要時可行心髒MRI進行鑒别。由于PMIS多在心肌梗死後數周出現,所以心髒壓塞多出現在大量心包積液時,此時可有如下表現:
a、右心室顯着受壓,右心室流出道變窄;
b、吸氣時,右心室内徑增大,左心室内徑減少,室間隔向左心室偏移,呼氣時則相反;右心室前壁可出現舒張期塌陷,右心房壁可出現收縮期塌陷征象;
c、主動脈瓣開放時間縮短,心髒每搏量減低;4、二尖瓣、三尖瓣與肝靜脈多普勒血流頻譜亦有相應的改變。
6、心髒MRI:使用钆劑可見全心包腔内的晚期增強,提示全心包炎。
診斷
本病的診斷尚無統一标準,下列可供參考。1.WelinL(1983年)心肌梗死後1周以上發生下列症狀:①胸膜心包疼痛;②發熱37.5℃以上;③血沉(ESR)>40mm/h。若有上述2條可診斷為PMIS。2.Dressler(1985年)①肯定的AMI或陳舊性心肌梗死;②于AMI後1~2周出現發熱、胸痛、呼吸困難、咳嗽等。具有胸膜炎、心包炎、肺炎可靠證據;③抗感染治療無效,皮質激素治療效果明确。
鑒别診斷
1.急性心肌梗死後反應性心包炎①多發生在前壁心肌梗死、透壁性心肌梗死及心力衰竭患者;②多于心梗後24~72小時出現;③臨床表現為非缺血性胸痛;④心包摩擦音多在胸痛後36小時出現,局限和持續時間短暫,平均2天左右;⑤心包少量積液,一般不出現心髒壓塞;⑥不伴有胸膜炎,肺炎;⑦心電圖無典型心包炎ST-T樣改變。2.心髒手術并發症所有接受心髒手術治療的患者均應除外手術并發症所緻的心包積液。但此類患者多僅表現為心包積液,而無其他全身表現或其他漿膜腔積液表現;且手術相關的心包積液多在術後即刻或短時間内出現,而本病多在心髒損傷2周後出現。3.其他其他需要進行鑒别診斷的疾病還包括:急性心肌梗死、肺栓塞、肺炎、其他非特異性心包炎等。
并發症
可有心髒壓塞(心包積液可以是大量,但出現心髒壓塞者少見),急性心髒壓塞時典型征象為Beck三聯征:動脈壓下降、靜脈壓上升和心音遙遠。在亞急性心髒壓塞時,則表現為另一三聯征:心包積液、奇脈與頸靜脈怒張。縮窄性心包炎(較少見)、橋血管閉塞等。
治療
1、目前本病尚無預防方法。有研究認為通過早期再灌注減少心肌梗死面積可以降低本病的發病率;也有研究提示大劑量ACEI或β受體阻滞劑可以減少循環中的細胞因子,可能對于減少非特異性心肌損傷有益。
2、阿司匹林:口服650mg,每4~6小時一次。
3、非類固醇類抗炎藥物:吲哚美辛25mg,一日3次。
4、其他止痛劑:如可待因、哌替啶或嗎啡。
5、類固醇激素:由于其副作用較多,應盡量避免使用。僅在患者症狀持續存在時考慮使用。開始短期給強的松40~60mg/d,當緩解後逐漸減量,每周減5mg,達10~15mg/d時維持4周,若無複發傾向可再繼續減量至每周5mg,再維持2個月而停藥。
6、心包穿刺:如有心髒壓塞症狀,可行心包穿刺抽液。操作時病人取半坐位,連接心電監護儀,常規消毒皮膚。根據病情選擇不同的穿刺針。抽吸心包積液時,選用20号穿刺針;估計為血性或膿性積液時選用16号穿刺針。針體長度為12~450px。局麻後,在劍突尖左側,胸肋角下2~75px處進針,針體與水平面、額狀面和矢狀面均成45°角,指向左肩胛中部,在左肋下緩緩進針,通過膈肌連接部進入心髒下緣的心包腔。
針尖進入心包腔時可有突破感,同時有液體自針心滴出(連接注射器時可抽到液體)。由于心髒收縮擴張,可發現穿刺針擺動。如果抽出的血液自凝,紅細胞壓積與周圍血相等,提示針尖在心腔内,應退針。一旦抽出心包内液體,随即接上三通和注射器抽吸液體。如能在超聲心動圖引導下進行穿刺,則更為安全可靠。穿刺時應注意病人血壓、脈搏和心電圖的變化。病人如有不适,應立即停止抽吸,過去曾将心電圖的胸前導聯的金屬夾夾在穿刺針尾端,以發現針尖觸到心髒時産生的“損傷電流”(QRS波負向偏移),實際上沒有多大意義。
預後
本病預後良好,大多數為自限性,不增加急性心肌梗死的病死率。