概述
隐斜視是一種潛在性眼位偏斜,但能在融合反射控制下保持雙眼單視,以強制兩眼球保持在正位而不顯出偏斜,一旦大腦融合作用遭到阻斷(如一眼被遮蓋時)或失去控制(如在過度使用目力或精神疲勞時),眼位偏斜就會表現出來。因此,隐斜視與顯斜視之間,隻是程度上而不是性質上的區别。
隐斜視對于長時間應用目力的工作以及進行測距、使用雙目儀器或飛行駕駛等,都有影響。這是由于這些工作過度使用目力,精神高度集中,因而常易導緻眼肌力疲勞或大腦融合功能失去控制,從而破壞雙眼單視,出現眼位偏斜。因此,在選拔飛行員、特種兵時,隐斜視檢查是重要的檢查項目之一。
分類:臨床上一般是根據眼球偏斜趨勢方向來劃分的。一眼有向内側偏斜趨勢者稱為内隐斜(esophoria);一眼有向外側偏斜趨勢者稱為外隐斜(exophoria);一眼有向上方偏斜趨勢者稱為上隐斜(hyperphoria);一眼有下方偏斜趨勢者稱為下隐斜(hypophoria)(這一診斷,以往不用,現在逐漸應用)角膜垂直軸上端有向鼻側傾斜趨勢的稱為内旋轉隐斜(incylophoria);角膜垂直軸上端有向颞側傾斜趨勢的稱為外旋轉隐斜(excyclphoria)。
疾病别名:隐斜視
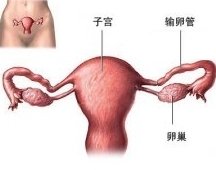
所屬部位:眼
就診科室:眼科,五官科
症狀體征:視力障礙 眼痛 疲勞 頭痛 惡心與嘔吐
病因
與顯斜視基本相同。共同性者較為多見,其所以成為隐斜視是由于偏斜程度較輕,維持雙眼單視的大腦融合功能較強,因此平時尚能保持雙眼軸平行而不顯斜視;非共同性者常出現在麻痹性斜視早期或恢複期,輕度的眼外肌麻痹被融合功能控制而表現為隐斜視。
症狀
輕者無症狀,重者由于眼肌疲勞有頭痛、眼痛、眼睑沉重感視物模糊,甚至可有暫時性複視及眩暈、惡心等症狀,但稍稍休息後,症狀即可消失。
分類
1、内隐斜偏斜眼有内轉趨勢者
2、外隐斜偏斜眼有外轉趨勢者
3、上隐斜偏斜眼有上轉趨勢者
4、下隐斜偏斜眼有下轉趨勢者
5、旋轉隐斜分正、負或内、外兩種。角膜垂直子午線的上端向颞側傾斜者為外旋轉隐斜或正旋轉隐斜;角膜垂直子午線的上端向鼻側傾斜者稱為内旋轉隐斜或負負旋轉隐斜。
6、不等隐斜注視的主向不同,隐斜的程度也不同。
7、有時可有一個方向以上的偏斜,例如同時既有向内又有向上的偏斜趨勢,則稱為内上隐斜。
檢查
可用遮蓋法,馬多克(Maddox)杆法檢查,隐斜計檢查則更确切。
治療
1.有屈光不正者,應首先矯正屈光不正。
2.由AC/A比值過高引起的内隐斜可配雙焦點眼鏡,或可用縮瞳劑治療。AC(accommodative convergence)是指調節性集合,一定量的調節必伴有較恒定的調節性集合,形成調節性集合/調節比值(AC/A)。正視眼行使1D調節時,就産生一米角的集合。
3.用同視機訓練融合功能,以擴大融合範圍。對青少年因集合不足所緻的外隐斜,可作集合訓練。
4.加強鍛煉,增強體質,注意眼的衛生,不要過分使用目力,防止視力疲勞。
5.必要時可戴适度的三棱鏡矯正,甚至手術治療。
隐斜視配鏡原則
一、内隐斜伴有症狀者,了解患者确切的屈光狀态,如果是低、中度遠視,給予充分矯正,高度遠視,則逐漸增加度數,每次增加不能超過+1.00D,不必完全矯正,以期達到緩解症狀的度數為宜。
二、如果近視,應該給予獲得最佳視力的最低矯正度數為宜。如果有屈光參差,則通過同視機檢查,如果仍有雙眼單視功能,以給予既能維持正常雙眼單視功能、又能達到清晰的遠視力為準。
三、由于雙眼不等視,已喪失了雙眼單視功能者,則不必完全矯正。比如,患者右眼屈光度為+5D,左眼為+1.5D,若其雙眼單視功能正常,則要給予獲得清晰的視力,而非最佳視力,以維護雙眼單視功能。
四、若無雙眼單視,則以低屈光度的眼為主,避免因屈光參差所至的雙眼影像相差較大而引起不适症狀,甚至不能耐受。
相關報道
根據發生的年齡分可分為先天性和後天性,一般6個月前發現的為先天性。
根據肌肉調節的情況分類可分為共同性斜視(指腦的高級神經反射活動和眼的調節、融合功能)和非共同性斜視。
1.共同性斜視分為内斜和外斜;
内斜分為①屈光調節性内斜、②部分調節性内斜、③非調節性内斜。
内斜還可按度數分為①分離不足型内斜、②基本内斜、③結合過強型内斜
▲屈光調節性内斜:經戴鏡後度數可消失。
▲部分調節性内斜:戴鏡可矯正掉一部分度數。
▲非調節性内斜:戴鏡無法矯正。
▲分離不足型内斜:看近的度數≧遠視度數+7°(約15個三棱鏡度數)
▲基本型内斜:看遠的度數=遠視度數
▲結合過強型内斜:看遠的度數≧近視度數+7°(約15個三棱鏡度數)
外斜分為①屈光調節性外斜、②部分調節性外斜、③非調節性外斜
外斜還可按度數分為①分離不足型外斜、②基本外斜、③結合過強型外斜
結合不足型外斜:看近的度數≧遠視度數+7°(約15個三棱鏡度數)
基本型外斜:看遠的度數=遠視度數
分離過強型外斜:看遠的度數≧近視度數+7°(約15個三棱鏡度數)
類似分開過強型:指初檢時是分離過強型,但其實是基本型。
斜視還可分為間歇性内、外斜;恒定性内、外斜;隐性内、外斜(一般斜視度<7°);上斜、下斜、旋轉性斜視等。
2.非共同性斜視分為非麻痹性斜視和麻痹性斜視(常伴複視)是由支配眼外肌的神經、肌
肉病變引起的眼外肌癱瘓。外傷、病毒性感冒、腦血管疾病、發熱、腫瘤等都可以
成為斜視的誘因。檢查時發現兩眼斜視度數不一樣,第一斜視角<第二斜視角。
檢查:
1、驗光:同弱視驗光,查出準确視力。
2、眼位檢查:1)映光檢查:隻做初步估計
2)同視機檢查(相當于7m看遠的度數)屬定量檢查,非常精确。
3)檢查融合功能:30元/次
斜視度(6個方位)+融合檢查20元
麻痹性斜視一般需檢查9個方位+融合檢查30元
一個圓周度=1.75個三棱鏡度
3、三棱鏡檢查(看遠、看近可一起檢查)配合同視機檢查可使手術術前準備更充分,方案更具體和精确。
三棱鏡綜合法檢查還可查出一般檢查查不出的知覺性斜視。知覺性斜視一般二年左右就會出現斜視度。
4、遮蓋檢查
遮蓋-去遮蓋:适用于已确診斜視的患者查出優、劣眼。
交替遮蓋:針對看上去是正位,但有可能存在隐斜的患者。
5、眼球運動檢查(為定性檢查)查出眼肌是亢進還是不足。
6、線狀鏡(為定性檢查)看有無單眼抑制、是否存在内、外斜。
治療:
1、改善視力:小度數15°斜視可戴鏡矯正。普通鏡片+斜視度(每增加2°加20元)
2、手術治療:存在部分調節斜視者,隻需矯正戴鏡後的度數;非調節性斜視的患者可通過手術全部矯正;分離不足型内斜取中間度數矯正。
1)麻痹性斜視:先天性的越早手術越好;後天性的需先明确病因,病因已消除,經藥物治療半年以上,病情穩定而麻痹肌功能仍無恢複可能者,可考慮行三棱鏡或手術矯正。治療目的是恢複雙眼視功能,消除複視和斜視。小角度的後天性麻痹性斜視(<10個三棱鏡度)可用三棱鏡眼鏡消除複視。嚴重複視可遮蓋患眼或健眼,或戴三棱鏡矯正。
2)隐性斜視:視力(戴三棱鏡)達到1.0後再鞏固三個月手術治療。
3)間歇性斜視:是否手術需根據斜視出現的頻率、屈光度。可查出最大斜視度數後手術治療。間歇性内斜視多為遠視,一旦發現應散瞳驗光配足量遠視眼鏡矯正,戴鏡後多能使間歇性内斜完全正位;間歇性外斜視的兒童應作斜視度及同視機檢查了解其雙眼視功能情況,在雙眼視功能未丢失以前盡早手術治療。如雙眼視功能喪失,7歲前手術矯正仍有恢複正常的可能。如斜視度數很小,可以戴負鏡及輻辏訓練,但隻能減輕症狀,不易治愈。
4)共同性内斜:先天性共同性内斜一般在視力發育的初期做手術矯正,2~3歲以後發生的内斜多與遠視眼引起的調節輻辏過度有關,這種斜視要充分散瞳後驗光,有遠視者配足量眼鏡,堅持戴鏡3~6月使斜視矯正或部分矯正後,再對于殘存的内斜手術治療。戴鏡後内斜無改變的,隻有手術治療。斜視完全矯正的繼續戴鏡,若遠視度數很高,也可通過手術矯正斜視而降低戴鏡度數。
5)外斜視:外斜多合并有中高度近視,雖然外斜視可以通過戴鏡矯正,但近視度數随着年齡增長多有繼續增大趨勢,這樣的患兒不容易摘掉眼鏡
6)内斜:合并遠視的内斜視,許多患兒最終可以摘掉眼鏡,這主要是指輕、中度遠視(+3.00D~+6.00D)而言。大于+6.00D以上的高度遠視或近視為獲得正常視力,多需終身戴鏡。
▲<7歲以下全麻,7歲以上局麻。
▲8歲以下的斜視手術患者在術後進行融合功能訓練,恢複很快。
▲第一次手術不成功的患者可後二個月再做。
▲成人術後一般住院1-3天,費用4-5千/眼。兒童需要全麻的話,費用加1千。
▲成人斜視術後會出現重影現象,一般1-2個月消失;另外随着年齡的增加,部分斜視患者可能還會出現一些斜視度。
OD右眼 OS左眼
-1.00DS -1.50DC×90°→1.0+3
100度近視(球鏡)聯合150度散光(柱鏡),90°散光軸,矯正視力1.0,1.2還可
看見3個。同于250°近視,150°散光,180°軸位。
臨床表現
1、如果患者隐斜度小,融合儲備力大時,則可無任何症狀。
2、如果患者隐斜度大,融合儲備力小時,常出現肌性視疲勞的症狀,當遮蓋一眼或僅用一眼閱讀時,症狀可完全消失。這些症狀有:
⑴閱讀稍久後即有頭痛、眶周酸痛或球後疼痛感。有時有上睑沉重或強直感,似有上睑黏着眼球的感覺。⑵患者改變注視點困難,當其看近後再看遠距離目标時事物模糊,反之亦然。
⑶出現神經反射症狀,如惡心、嘔吐、球結膜充血和其他神經官能症狀。
⑷長時間用眼後可出現間歇性斜視,以緻患者訴說間歇性複視。
3、患者的空間定位及深徑覺較差,如駕車、打網球的準确性差等。
4、内隐斜患者的視疲勞與外隐斜不同。内隐斜是在雙眼視線平行看遠的視标,如看電影、球賽時出現,與近距離工作無關,常有整個頭痛,尤其在看快速移動的景物時出現,外隐斜患者是在近距離工作後出現,嚴重者完全不能進行近距離工作。
5、嚴重隐斜患者可産生睑緣炎。
隐斜視的診斷
1、根據視物後眼部及全身不适的症狀。
2、行交替遮蓋檢查 囑患者注視前方視标,用擋眼闆交替遮蓋雙眼,當去遮蓋時被遮掩移動,則有隐斜。
3、馬氏杆檢查 馬氏杆豎着或橫放在非注視眼前,雙眼注視前方光點,光點和光柱呈交叉分離時則有隐斜
4、三棱鏡法檢查 在前兩種方法基礎上加用三棱鏡可準确測定隐斜度數,一隻眼前放置三棱鏡,交替遮蓋檢查,直至去遮蓋後眼球不再移動。此時的三棱鏡讀書即為隐斜度數。