概念
肝移植:因肝髒疾病發展到晚期危及生命時,采用外科手術的方法,切除已失去功能的病肝,然後将有生命活力的健康肝髒(或部分肝髒)植入人體内,挽救患者垂危的生命,這個過程就是肝移植。肝移植已經成為治療終末期肝病惟一有效的方法,是治療晚期肝病的一種常規手段,目前全世界已有10萬餘名終末期肝病患者通過肝移植重獲新生。
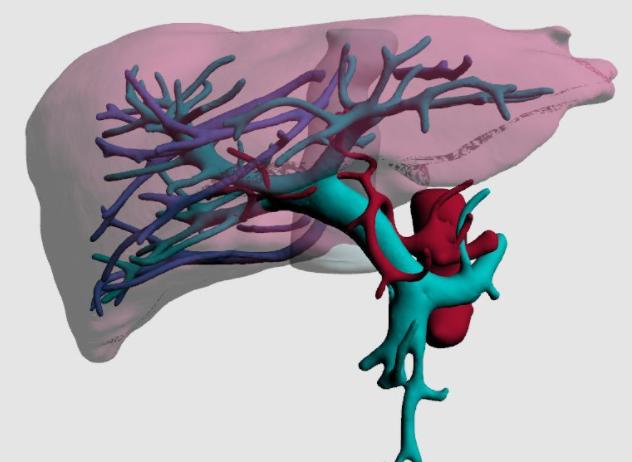
親體肝移植:從健康人體上切取部分肝髒作為供肝移植給患者的手術方式,如果捐獻肝髒的人和接受肝髒的人之間有血緣關系,則稱之為親體肝移植。肝髒移植主要有屍體肝移植和活體肝移植兩種,活體肝移植又分為親體肝移植和非親體肝移植。
曆史
1995年,南京大學的王學浩施行了全國首例兒童親體肝移植;
2001年,浙江大學醫學院附屬第一醫院鄭樹森等施行了當時國内最小年齡(6個月)的親體肝移植;患兒邵某健康存活至今;
2002年,四川大學嚴律南施行了全國首例成人間親體肝移植;
2009年,浙江大學醫學院附屬第一醫院鄭樹森等施行了雙供肝的親體肝移植;受體馮某及2位供體至今身體健康。
至2010年底,全國的親體肝移植數量已近千例。
近兩年來,随着肝移植技術和經驗的成熟,以及日益擴大的等候移植患者的需求,親體肝移植在中國大陸得到迅猛發展,并取得良好的成績,許多成熟的移植中心已将活體肝移植作為主要的工作和發展目标。
相關問題
再生能力
肝髒是人體惟一能夠再生的實質性器官,具有強大的再生潛能。正常的肝髒細胞處于非增殖狀态,但切除一部分肝髒後,剩餘肝細胞立即就表現出驚人的增生能力,迅速的代償性增生超出一般人的想象。有人觀察被切除70%肝髒的老鼠,10-14天後它的肝髒就能長回原來大小。
人的肝髒生長要相對慢一些,一般在切除後3個月就可以長回接近原來大小,而且一旦達到原來的大小,就會停止繼續生長,對捐獻者的日常生活、工作勞動和生兒育女不造成任何負擔。而捐獻的部分肝髒在受者體内也同樣會生長至全肝的重量。
效果
目前親體肝移植在國内數個大型的醫療中心已經是一項相當成熟的醫療技術了。受者的長期存活率可以達到近90%左右,其中不乏十多年的老肝友,甚至還有接受了肝移植手術以後生兒育女的範例。
費用
一般情況下,如果供者和受者恢複良好,成人親體肝移植手術總的醫療費用大約在25萬-30萬左右。兒童親體肝移植的費用更低,隻有10萬左右。手術以後每年的維持費用在2-10萬左右(每年遞減),按照各地的醫保政策不同,可以享受不同程度的醫保報銷額度。
适應證
1、非緻病性微生物引起的肝實質性疾病。如酒精性肝硬化、藥物及化學毒物等所緻的急慢性肝功能衰竭,先天性肝纖維化,囊性纖維性肝病,巨大肝囊腫,布-加綜合征,嚴重難複性外傷,自身免疫性肝炎等。
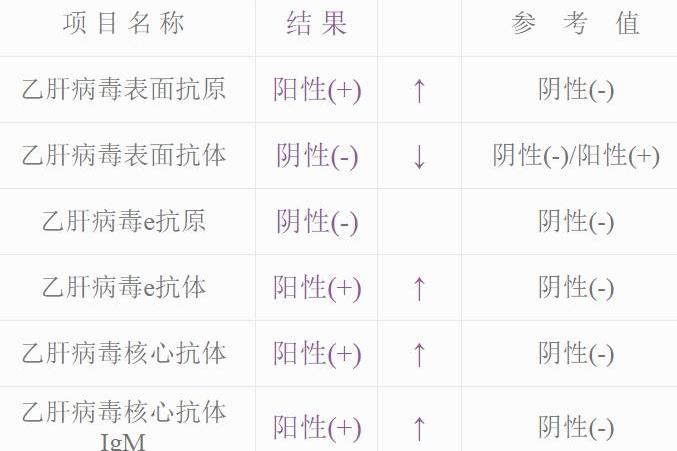
2、各種緻病微生物引起的各類肝炎及肝硬化緻肝功能衰竭,門靜脈高壓症。包括:乙肝病毒(HBV)及丙肝病毒(HCV)所緻的急慢性重型肝炎、肝硬化,血吸蟲病,肝包蟲病等,其中HBV感染相關的急慢性重型肝炎、肝硬化、肝功能衰竭是目前中國最多見的肝移植适應證,幾乎占到所有病例的80%~90%。
3、先天性代謝障礙性疾病。如:肝豆狀核變性(Wilson氏病),糖原累積症,高氨血症,抗胰蛋白酶缺乏症,家族性非溶血性黃疸,酪氨酸血症等。此類疾病,患者由于某種物質代謝異常,可導緻患兒早年夭折或發育異常,是小兒肝移植中較多見的适應證。
4、膽汁淤積性疾病。如先天性膽道閉鎖,原發性膽汁性肝硬化(PBC),硬化性膽管炎(PSC),繼發性膽汁性肝硬化,卡洛裡氏病,肝内膽管閉鎖(Byler氏病)等,這類疾病,患者以黃疸為主要臨床表現,該類患者黃疸可能很高,但肝髒合成功能可長時間保持正常。其中PBC、PSC移植後有複發的風險。
5、肝腫瘤:肝髒惡性腫瘤無肝外轉移及大血管侵犯時也可做為肝髒移植适應證。
禁忌證
1、人類免疫缺陷性疾病患者(艾滋病)
2、肝癌晚期出現肝外轉移者。
3、肝内外膽管癌。
4、不适合肝移植術的嚴重畸形。
5、不可逆轉的肝性腦病患者。
6、各種敗血症及嚴重全身性感染。
7、進行性心肺疾患。
8、酒精依賴症患者(難以戒除的)。
9、吸毒及精神病患者。