介紹
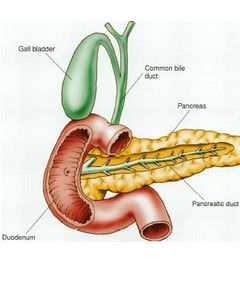
胰腺腫瘤是消化道常見的惡性腫瘤之一,是惡性腫瘤中最常見的,多發生于胰頭部。腹痛及無痛性黃疸為胰頭癌的常見症狀。根據胰腺癌的位置分胰頭癌(占60-70%)、胰體癌(占20-30%)胰尾癌(占5-10%)、全胰癌(5%)。
相關
糖尿病患者長期大量吸煙,高脂肪高動物蛋白飲食者,發病率相對增高,本病多發于中老年人,男性患者遠較絕經前的婦女多,絕經後婦女發病率與男性相仿。發病原因尚不清楚,發現些環境因素與胰腺癌的發生有關。已定的首要危險因素為吸煙,糖尿病膽石病飲酒(包括啤酒)以及慢性胰腺炎等進食高脂肪高蛋白飲食和精制的面粉食品,胃切除術也是發生胰腺癌的危險因素,其死亡率極高。
如何預防胰腺癌
A)養成良好的生活習慣,戒煙限酒。吸煙,世界衛生組織預言,如果人們都不再吸煙,5年之後,世界上的癌症将減少1/3;其次,不酗酒。煙和酒是極酸的酸性物質,長期吸煙喝酒的人,極易導緻酸性體質。
B)不要過多地吃鹹而辣的食物,不吃過熱、過冷、過期及變質的食物;年老體弱或有某種疾病遺傳基因者酌情吃一些防癌食品和含堿量高的堿性食品,保持良好的精神狀态。
C)有良好的心态應對壓力,勞逸結合,不要過度疲勞。可見壓力是重要的癌症誘因,中醫認為壓力導緻過勞體虛從而引起免疫功能下降、内分泌失調,體内代謝紊亂,導緻體内酸性物質的沉積;壓力也可導緻精神緊張引起氣滞血淤、毒火内陷等。
D)加強體育鍛煉,增強體質,多在陽光下運動,多出汗可将體内酸性物質随汗液排出體外,避免形成酸性體質。
E)生活要規律,生活習慣不規律的人,如徹夜唱卡拉OK、打麻将、夜不歸宿等生活無規律,都會加重體質酸化,容易患癌症。應當養成良好的生活習慣,從而保持弱堿性體質,使各種癌症疾病遠離自己。
F)不要食用被污染的食物,如被污染的水,農作物,家禽魚蛋,發黴的食品等,要吃一些綠色有機食品,要防止病從口入。
胰腺癌臨床表現症狀
【初期症狀】
胃腸障礙(食欲不振等等).
上腹部持續性出現和飲食無關的鈍痛。
不喜歡脂肪性菜肴,也會出現脂肪性下痢,這是脂肪未被消化,而和糞便混合、排洩出來的下痢症狀。
1、腹痛為胰腺癌的早期症狀,多見于胰體及胰尾癌,位于上腹部、臍周或右上腹,性質為絞痛,陣發性或持續性、進行性加重的鈍痛,大多向腰背部放射,卧位及晚間加重,坐、立、前傾位或走動時疼痛可減輕。
2、黃疸在病程的某一階段可有黃疸,一般胰頭癌黃疸較多見,且出現較早,癌腫局限于體、尾部時多無黃疸。黃疸多屬阻塞性,呈進行性加深,伴有皮膚瘙癢等症狀。
3、約90%患者有迅速而顯著發展的體重減輕,在胰腺癌晚期常伴有惡質。
4、乏力與食欲不振甚為常見,尚可伴有腹瀉便秘、腹脹、惡心等胃腸道症狀。部分病例可出現脂肪瀉和高血糖、糖尿。
5、由于癌腫潰爛或感染,亦可因繼發膽管感染而出現發熱。
6、部分胰腺體、尾部癌腫可見肢體靜脈的血栓性靜脈炎,而造成局部肢體浮腫。
7、體格檢查除發現黃疸外,可有上腹部壓痛。晚期可于上腹部觸及結節狀、質硬之腫塊。如黃疸伴有膽囊腫大,則為胰頭癌的重要依據。由于膽汁淤積,常可扪及肝髒腫大。如癌腫壓迫脾靜脈或脾靜脈血栓形成時,可扪及脾腫大。
8、晚期胰腺癌病例可出現腹水,并可在左鎖骨上或直腸前陷凹扪及堅硬及腫大的轉移淋巴結。
[編輯本段]六、如何預防胰腺癌
A)養成良好的生活習慣,戒煙限酒。吸煙,世界衛生組織預言,如果人們都不再吸煙,5年之後,世界上的癌症将減少1/3;其次,不酗酒。煙和酒是極酸的酸性物質,長期吸煙喝酒的人,極易導緻酸性體質。
B)不要過多地吃鹹而辣的食物,不吃過熱、過冷、過期及變質的食物;年老體弱或有某種疾病遺傳基因者酌情吃一些防癌食品和含堿量高的堿性食品,保持良好的精神狀态。
C)有良好的心态應對壓力,勞逸結合,不要過度疲勞。可見壓力是重要的癌症誘因,中醫認為壓力導緻過勞體虛從而引起免疫功能下降、内分泌失調,體内代謝紊亂,導緻體内酸性物質的沉積;壓力也可導緻精神緊張引起氣滞血淤、毒火内陷等。
D)加強體育鍛煉,增強體質,多在陽光下運動,多出汗可将體内酸性物質随汗液排出體外,避免形成酸性體質。
E)生活要規律,生活習慣不規律的人,如徹夜唱卡拉OK、打麻将、夜不歸宿等生活無規律,都會加重體質酸化,容易患癌症。應當養成良好的生活習慣,從而保持弱堿性體質,使各種癌症疾病遠離自己。
F)不要食用被污染的食物,如被污染的水,農作物,家禽魚蛋,發黴的食品等,要吃一些綠色有機食品,要防止病從口入。
胰腺癌治療
(一)外科治療
胰腺癌早期缺乏明顯症狀,大多數病例确診時已是晚期,手術切除的機會少。外科治療需要針對不同病期和腫瘤病竈局部侵犯的範圍,采取不同的手術方式。
1.胰十二指腸切除術
腫瘤位于胰頭,無肝門、腹腔動脈幹周圍、腸系膜根部及遠處的淋巴結轉移,無肝動脈、腸系膜上動脈或下腔靜脈的侵犯,未侵及或隻是局部侵及門靜脈,無髒器的轉移,可以行胰2.十二指腸切除術。
保留幽門的胰十二指腸切除術
胰頭癌實施保留幽門的胰十二指腸切除術的主要條件是:①病變尚未侵犯幽門及十二指腸球部。②無幽門淋巴結轉移。此外,惡性程度低的胰頭部腫瘤(囊腺癌、胰島細胞癌、腺泡細胞癌等)也可施行保留幽門的胰十二指腸切除術。
3.合并血管切除的胰腺癌手術
過去認為門靜脈和腸系膜上靜脈系統受腫瘤侵犯屬于手術切除禁忌症,因此,手術切除率比較低。近20年來,随着術前、術後處理的加強和手術操作技術的提高,腫瘤侵犯門靜脈系統不再成為手術切除的禁忌症,這種方法明顯地提高了胰腺癌或壺腹周圍癌的手術切除率。
4.胰體尾部切除術
胰體尾部切除術是治療胰體尾部腫瘤的常用方法,适應于無遠處轉移的胰體尾部癌。
5.全胰切除術
胰頭癌患者、年齡在65歲以下、手術探查顯示病竈屬于第I或第II期(無淋巴結轉移),可行全胰切除術。
6.不能切除的胰腺癌的手術療法
(1)膽道引流術
①膽道阻塞性外引流術
對于年老、體弱、低蛋白血症、膽道感染者,或伴肝腎功能不良,難以耐受膽道内引流術者,可進行膽管或膽囊造瘘外引流術。手術操作簡單、并發症少。
②膽囊或膽管十二指腸吻合術
該手術有操作簡單、創傷小、手術并發症少的優點。但術後易發生上行感染,目前臨床少用。
③膽囊或膽管空腸吻合術
是目前臨床上經常采用的術式,隻要患者身體情況良好,估計可以耐受時,即應将膽囊或膽管空腸吻合術列為首先術式。
(2)胃空腸吻合
适用于有十二指腸梗阻的病例。臨床上有以下情況應行胃空腸吻合術:①有十二指腸梗阻的症狀或體征。②胃腸X線透視或内鏡檢查顯示十二指腸有狹窄、僵硬、腫瘤浸潤。③術中見十二指腸有狹窄、受壓。
(3)膽腸、胃腸吻合術
适用于胰腺癌合并梗阻性黃疸,同時有十二指腸梗阻者。
①膽腸、胃腸袢式吻合術
優點為操作很簡單,可一期行膽腸、胃腸襻式吻合術,亦适用于第一次行膽腸吻合,術後發生十二指腸梗阻而再次手術者。
②膽腸、胃腸roux-Y吻合術
适用于胰腺癌合并梗阻性黃疸及任何部位的十二指腸梗阻。手術較袢式吻合稍複雜。
(二)化療
手術後可以輔助化療,主要以5-FU為主,聯合其他的藥物,可以延長生存期。化療前須向患者解釋治療目的,接受化療的患者須密切随訪,包括體檢、腹部、胸部影像學和血CA19-9檢查。
适應症:根治性手術切除後輔助化療;胰腺癌伴轉移;局部進展無法切除胰腺癌、手術或其他治療後複發轉移。
(三)中藥
本病在中醫臨床多屬于“積聚”、“黃疸”範疇。胰腺癌大多數病例确診時已是晚期,手術切除的機會少,放化療副作用大,效果欠佳。目前多采用中西醫結合的治療方法,以減輕放化療副作用,提高療效,取得了較好的效果。
八、自然運動療法
應大自然。大自然給人類提供了無窮無盡的健康資源,如森林、草原、海水、群山、河流、花草等等,當病人與大自然融合在一起時,大自然也慷慨地給人類以健康,如果再與運動、休閑結合起來,其益處更是妙不可言。運動可以代替藥物,但任何藥物都代替不了運動。運動可以加速人體血液循環,加速新陳代謝,促進排毒,運動還可以使人接近大自然,可以使人開擴胸襟,這些都有利于康複自然療法要求人們接近大自然。散步是癌患最好的運動方式,在各種運動中,我們提倡散步,因為它最适于癌患,對康複最有益處。下面向您介紹一下散步的要領:
(1)衣着要寬松,鞋襪要合适,若年老體虛,可拄杖而行,以保安全。
(2)散步要從容不迫,怡然自得,摒棄一切雜念。
(3)步履要輕松,有如閑庭信步,使百脈疏通,内外協調,以達周身氣血平和。
(4)循序漸進,量力而行,時間可長可短,做到形勞而不倦,勿令氣短喘籲。
(5)散步時間:一是清晨散步,置身花草松柏之間,則可爽精神而調氣血。二是食後散步,古人認為:"飯後食物停胃,必緩行數百步,散其氣以輸于脾,則容胃而易腐化"。三是睡前散步,可使精神放松,促進睡眠。其他時間,都可散步,貴在堅持,久必獲益。
20世紀80年代以來,以美國和日本為首的科學家對舞茸(Maitake,又名灰樹花)的研究取得了突破性進展,給癌症患者帶來了全新的治療手段,取得了較為理想的效果。舞茸中含有以β-(1-6)結合為主鍊β-(1-3)結合為側鍊的葡聚糖和以β-(1-3)結合為主鍊β-(1-6)結合為側鍊的活性葡聚糖,實驗證明這些活性葡聚糖可通過活化免疫功能而顯著抑制腫瘤的生長。
同時還發現純化的活性葡聚糖隻有通過注射才能顯效,而舞茸D-fraction(活性葡聚糖和蛋白的結合物)通過口服便可得到理想的效果。舞茸D-fraction無論是化學結構和組成成分或是分子量都有别于從香菇、雲芝、靈芝、等其他菇類提取的同類物質,其生物活性也是這些同類物質所無法比拟的。
動物實驗和臨床實驗顯示舞茸D-fraction是通過以下幾個方面來發揮防癌抗癌作用:
1、活化吞噬細胞、自然殺手細胞、傷害性T細胞等免疫細胞,誘導白細胞素,幹擾素-γ,腫瘤壞死因子-α等細胞因子的分泌。
2、誘導癌細胞凋亡。
3、與傳統的化學治療藥物(絲裂黴素、卡莫斯丁等)合用,既增加藥效,又減輕化療過程中的毒副作用。
4、與免疫治療藥物(幹擾素-α2b)有協同作用。
5、減緩晚期癌症患者的疼痛,增加食欲,改善患者的生活質量。
作用
動物實驗和臨床實驗顯示舞茸D-fraction是通過以下幾個方面來發揮防癌抗癌作用:
1、活化吞噬細胞、自然殺手細胞、傷害性T細胞等免疫細胞,誘導白細胞素,幹擾素-γ,腫瘤壞死因子-α等細胞因子的分泌。
2、誘導癌細胞凋亡。
3、與傳統的化學治療藥物(絲裂黴素、卡莫斯丁等)合用,既增加藥效,又減輕化療過程中的毒副作用。
4、與免疫治療藥物(幹擾素-α2b)有協同作用。
5、減緩晚期癌症患者的疼痛,增加食欲,改善患者的生活質量。
美國麥克健康食品公司是第一個系統研究舞茸的權威企業,其生産的舞茸精滴劑對改善腫瘤患者生活質量能起到很好效果
胰腺癌食療方
栀子仁枸杞粥
原料:栀子仁5~10克,鮮藕6克(或藕節10-15節),白茅根30克,枸杞40克,粳米130克。
制作方法:将栀子仁、藕節、白茅根、枸杞裝入紗布袋内紮緊,加水煮煎藥汁。粳米下鍋,下入藥汁、清水,燒沸,小火煮爛成稀粥,可加蜂蜜适量調味,即可。
功效:清熱利濕,涼血止血,除煩止渴。
适應症:用于胰腺癌,脅肋部脹滿腹痛,腹部有塊,食欲差、面色少華、倦怠無力,低熱、衄血、出血者。
荠菜豆腐羹
原料:佛甲草120克,荠萊180克,豆腐200克,淨蘆筍28克,黃豆芽湯750克,調料适量。
制作方法:佛甲草切段,裝入紗布袋,加水适量,煎煮藥汁,留用。炒鍋燒熱,加入黃豆芽汁、藥汁、豆腐丁、蘆筍片和鹽,燒沸,放入荠菜,燒沸,加入味精、熟花生油,出鍋即可。
功效:清熱和脾,消腫解毒。
适應症:用于胰腺癌、腹痛、食欲不振、腹部有腫物者。
豬胰海帶湯
原料:豬胰1條(約100克),淡菜30克,海帶20克,腫節風15克,姜汁3克,調料适量。
制作方法:腫節風切段,裝入紗布袋,加水煎煮藥汁。豬胰洗淨,沸水内氽一下。淡菜去毛,海帶溫水泡發後洗淨。鍋熱放花生油,豬胰片煸炒,下姜汁,加入雞清湯、藥汁、淡菜、海帶、料酒、鹽、醬油,燒沸,小火燒熟透,味精調味,即可。
功效:補虛益脾,清熱解毒,軟堅散結。
适應症:用于胰腺癌,食欲不振、腹痛、發熱、消瘦、腹内腫塊者。
胰腺癌臨床檢驗
一、影像學檢查
1、B超檢查為診斷胰腺癌的首選方法及在普查中的篩選方法。檢查時應注意胰頭的大小。如超聲測量胰頭部厚度大于30mm(絕大多數男性胰頭超聲值小于30mm,女性小于28mm),胰體厚度大于25mm者(正常男性小于22mm,女性小于20mm),應進一步追蹤檢查。可見低回聲實性占位。胰體外形不規則,能發現2cm以上的腫瘤,還能發現胰管擴張、膽管(肝内或/和肝外)擴張、膽囊腫大以及肝内轉移竈等。對3cm左右的胰癌陽性率可達80%。
2、纖維胃鏡的超聲檢查在胃鏡頂端裝上超聲探頭,緊貼胃後壁對胰腺作全面檢查不受氣體幹擾,大大提高了胰腺癌的診斷率,可清晰地顯示胰腺結構,發現早期病變。
3、CT檢查CT掃描可以顯示胰腺腫瘤的正确位置、大小及其與周圍血管的關系,并能發現直徑約1cm的腫瘤,若能增強掃描,或使一些平掃難以确定的病竈顯示得更加清楚,在增強的胰實質内可見到低密度的不規則的病竈,借此檢查可以進行分期,以利判斷手術方式和預後。目前CT已成為診斷胰腺癌的主要方法。CT診斷胰腺癌的準确率可達98%。
4、磁共振成像(MRI)可顯示胰腺輪廓異常,根據T1加權像的信号高低,可以判斷早期局部侵犯的轉移,對判斷胰腺癌,尤其是局限在胰腺内的小胰癌以及有無胰周擴散和血管侵犯方面,MRI優于CT掃描,是胰腺癌手術前預測的較好方法。
5、内鏡下逆行胰膽管造影(ERCP)對胰腺癌的診斷具有較高的特異性。除顯示主胰管狹窄,充盈缺損和閉塞外,還可以清晰地觀察到胰管狹窄的形态改變。可檢查出腫瘤小于2cm的胰管病變,是診斷小胰癌的有效方法。
6、選擇性血管造影(SAG)SAG是一種損傷檢查,但在腫瘤1cm時即可做出診斷。能顯示胰腺周圍動脈的形态,對判斷腫瘤有無血管侵犯重要意義。如動脈不規則狹窄、閉塞,并可根據異常的血管區域推測腫瘤的大小。還可根據SAG所見判斷腫瘤手術的可能性和選擇手術方式。判斷手術能否切除很重要的就是有封鎖動脈浸潤。在平常影像學結果不能明确診斷時選用,準确率高于90%。
7、子母胰管鏡檢查是最近研制和開展的一種新方法,其子鏡(胰管鏡)直徑僅為1mm,不必行十二指腸乳頭切開術,是由母鏡(纖維十二指腸鏡)插入胰管内,直接觀察管内情況。胰腺癌時粘膜隆超、發紅、狹窄、閉塞等。但該鏡目前尚存在管徑太細易折損,前端不能改變方向,不能取活檢。但經過若幹年後有可能成為診斷胰腺癌的主要手段。
二、腫瘤标記物
自1979年Koprowski等發現與消化道腫瘤相關抗原CA19-9以來,由于單克隆技術的開發取得了突飛猛進的發展。目前發現與胰腺癌相關的腫霰昙俏镉?0多種,臨床常用的除CA19-9外,還有CA50、Span-1、Dupan-2、POA、CEA等。目前國内所用的試劑多為進口的,較昂貴,多數醫院尚未能普及。但腫瘤标記的檢測對胰腺癌的篩選、診斷術後複發及轉移的監測,以及胰腺良惡性腫瘤的鑒别都有着重要作用。若用兩種或兩種以上的腫瘤标記物檢查可提高其陽性率。
1、CA19-9是胰腺癌的相關抗原,其表達依賴于lewis血型抗原的表達,lewis陰性者,CA19-9的檢查也為陰性。CA19-9診斷胰腺癌的敏感性、特異性和準确性分别為83.1%、73%、75%,而小胰腺癌病人CA19-9的水平不高,小于2cm的腺癌陽性率僅60.7%,而腫瘤較大的病人CA19-9的水平較高,陽性率達80%以上,分界值定為120kU/L,高于此值者高度懷疑胰腺癌。同時還可以判斷預後,腫瘤切除後CA19-9降至正常值,血清臨界值為30kU/L者預後較好,如果腫瘤複發、轉移或病情惡化可見CA19-9的再度明顯升高。故CA19-9是胰腺癌的有效标記物。
2、CA50也是lewis系統的一個抗原,與CA19-9有很好的相關性,不必同時将這兩個抗原一起測定。但若将CA50和CA242聯合檢測可提高對胰腺癌診斷的敏感性。
3、Span-1腺癌病人可高達1446KU/L。其敏感性為81%,特異性為68%,但對于小胰腺癌的診斷不理想,小于2cm的腫瘤陽性率僅為56%。
4、Dupan-2其臨界值為400KU/L,對胰腺癌的敏感性為50%~70%,與CA19-9聯合檢測可使陽性率提高到95%,膽受肝功能的影響,與GOT有密切相關。
上述這些标腫瘤記物,尚不能廣泛開展,特異性偏低,對早期癌和小胰腺癌(<2cm的腫瘤)陽性率更低,尚存在一定的假陽性和其他腫瘤的交叉反應。聯合應用對篩選胰腺癌的高危人群和判斷預後複發有一定的積極作用。
5、CEA(癌胚抗原)陽性率78.9%,對于低分化腺癌>3cm腫瘤以及臨床Ⅳ期的胰腺癌陽性率明顯提高,CEA陰性者平均生存期為38.6個月,比陽性者明顯延長,可以用來判斷預後。
三、癌基因檢測
1、Yas基因胰腺癌有高頻率的C-Ki-ras基因第12密碼子的點突破,而胰腺其它疾病不具有這種标志性改變。C-Ki-ras第12密碼子在胰腺癌中有很高的發生率,用PCR(核酸雜及聚合酶反應),輔以寡核苷酸雜交或PCR産物檢測胰腺組織C-Ki-ras癌基因第12密碼子點突變,可能成為胰腺癌診斷與鑒别診斷的可靠分子生物學手段。
有報道在已确診的19例胰腺癌中,18例有該基因第12密碼子的突變,陽性率為94.7%,與國外相一緻(12例均為陽性,達100%)。而非胰腺癌病例(如胰島素瘤、壺腹癌、胃癌、膽囊癌等共17例)均為陰性。這種基因突變的檢測,可用來早期診斷胰腺癌和鑒别診斷。
2、C-erbB-2基因該基因産物表達在胰腺部中陽性率高,并與腫瘤大小及預後有關。
3、P21抑癌基因在胰腺癌中表達率高,具有特異性,有明顯的診斷價值。對胰腺的良、惡性腫瘤的鑒别有意義。n
胰腺癌是癌症中的王中之王n手術成功率低,病情惡變快,患者疼痛劇烈,目前短期治療以緩解症狀,延長生命為主。然後再考慮如何治愈。n
胰腺癌的轉移n胰頭癌與胰體、尾癌的轉移途徑不完全一緻,胰頭部癌常侵犯到膽總管、十二指腸、胃及腹腔動脈,其淋巴轉移途徑主要是經腸系膜上動脈周圍淋巴結向五動脈周圍淋巴結轉移。胰體、尾部癌常沿神經鞘向腹腔神經叢及脊髓方向轉移,或沿淋巴管轉移至胰上及肝門淋巴結等處。此外,胰腺癌的轉移還有以下特點:n
1.出現轉移早胰腺癌由于生長較快,加之胰腺血管、淋巴管豐富,而胰腺本身包膜又不完整,往往早期就發生轉移。n
2.沿神經分布轉移沿神經轉移是胰腺癌有别于其他消化道腫瘤的又一生物學特征,Kayahara等(1988)系統分析了34例胰腺癌病人的腫瘤轉移途徑。發現有97%的病人癌腫沿神經分布轉移,高于沿淋巴道轉移者(76%)。n
胰腺癌可發生在胰腺的頭、體、尾或累及整個胰腺。但以胰頭最多。分别為60%、15%和5%,彌漫性累及全部腺體者占20%。胰腺的大小外形不一樣邊界有的分明,有的彌漫侵潤與鄰近胰腺組織難以分辨。有的呈凹陷硬塊埋在胰腺之中。活檢時需深取組織方能查出。有的甚至在開腹探察時,肉眼上仍很難能與慢性胰腺炎時增粗變硬的胰腺相鑒别。n
胰腺癌發病比較隐匿,當病人出現症狀,如腹部隐痛、黃疸、體重下降而就診事。多為晚期了,而且胰腺癌的預後相當的差,手術與否對于生存率無太大改善,化療相對不敏感,所以預後相當差。
當腫瘤侵犯腹腔幹或腸系膜上動脈導緻原發腫瘤無法切除時為晚期。
而不能以患病的時間來判斷。
精神因素與胰腺癌有關
關于精神因素與惡性腫瘤發生與轉歸的關系,早已引起了人們的重視。不良情緒可以降低機體的免疫功能,從而減弱免疫系統識别消滅癌細胞的免疫監視作用;相反良好的心理和情緒,可以調整和平衡機體的免疫功能,不但可能防止惡性腫瘤的發生,同時還可使已有的惡性腫瘤處于自限的狀态,或最終被機體強有力的免疫作用所消滅。因此,在人們研究惡性腫瘤自然消退的各種原因中,精神因素是倍受重視的研究内容之一。
據英國皇家馬斯登醫院精神科格裡爾醫師對一些癌症患者的精神狀态調查結果認為,在已經患有癌症的患者中,凡是自身充滿對癌症鬥争決心的,有75%存活5年以上,而那些自認為沒有希望、失去信心者,僅有35%存活5年以上,表明精神狀态和對待疾病的态度明顯地影響着惡性腫瘤患者的預後和生存率。
近十餘年來,随着人們對中樞神經系統、神經内分泌、免疫系統及神經遞質相互作用的了解,精神、神經、免疫等受到了廣泛的重視。雖然目前關于精神因素對免疫系統的影響機制尚未完全清楚,但是有重要影響已經取得了共識。精神狀态良好則神經遞質、激素等物質分泌适量,機體各種生理功能平衡協調,免疫功能則處于良好的狀态。因此,認為這種精神、神經、免疫調節在惡性腫瘤發展變化和自然消退或腫瘤細胞逆轉過程中起着重要作用。
心理變化可以通過下丘腦和由下丘腦控制分泌的激素直接影響機體的免疫系統。如果免疫系統的功能因心理因素的不良作用而降低,會産生胸腺退化,T淋巴細胞的生長成熟将受到抑制,巨噬細胞活動能力降低,白細胞活動受幹擾,抗體活動能力降低等變化,易引發癌症。
多吃紅肉易得胰腺癌
胰腺癌是消化道常見的惡性腫瘤之一,近年來,其發病率仍有繼續增高的趨勢。曾有人認為這與人口壽命延長及以紅肉為主的不良飲食習慣,使胰腺癌癌的發病率增加。而最近的一項研究恰好證明了這一觀點。
一項新的研究顯示,飲食中大量吃紅肉或加工肉,會使患胰腺癌的危險增加近70%。不過,主要的原因可能并不是這些肉類中通常所含有的飽和脂肪。與此相反,研究人員認為,可能是烹煮的方式,比如像用炭燒和燒烤以及以硝酸鹽為主的肉類保存技術,這些都可能是胰腺癌危險增加的原因。
在這項研究中,研究人員對18萬多人的肉類攝取、其他動物産品、脂肪和膽固醇與胰腺癌危險之間的關系進行了研究;在7年跟蹤研究期間,共有482人被診斷出患胰腺癌。
研究發現,攝取大量的加工肉類、豬肉和紅肉與胰腺癌危險有着明顯的聯系,吃香腸和罐頭豬肉這類加工過的肉類最多的人,與那些吃這些肉類最少的人相比,其患胰腺癌的危險增加了68%;吃最多豬肉和紅肉的人,比那些很少吃豬肉和紅肉的人,患胰腺癌的危險要高50%。
去年有近32000名美國人被診斷為患有胰腺癌,他們大多數都将死于這種疾病,這是因為胰腺癌通常在晚期才被診斷出來。而診斷出患有胰腺癌的病人,能存活五年以上的不到5%。因此,找到可能造成胰腺癌的危險因素是近期研究的主要課題。吸煙、家族胰腺癌病史以及診斷是否患有糖尿病都是已知的危險因素,其他因素是男性、年齡增長以及種族等。
研究人員指出,在人們的日常飲食中,家禽、魚、乳制品、蛋、總體脂肪或攝取的膽固醇數量,都與胰腺癌危險沒有明顯的聯系。由于胰腺癌危險與脂肪沒有關系,所以肉類烹煮準備過程中的緻癌物質,可能是造成胰腺癌危險增加的主要原因。
胰腺癌的發病與多種因素有關。吸煙、飲酒、糖尿病、慢發性胰腺炎、非類固醇類抗炎藥等都可能是胰腺癌發病的潛在危險因子。注意遠離這些胰腺癌發病的潛在危險因子,養成良好生活習慣,則胰腺癌是可預防的。