病因
总述
膈下部位是人体平卧时的最低点,故急性腹腔内炎症时渗出液多易积聚于此。膈下脓肿常继发于腹部感染,如胃或十二指肠溃疡穿孔、急性阑尾炎穿孔、急性坏疽性胆囊炎、肝脓肿破溃等。少数来源于腹部手术后并发症或胸腔化脓性感染。
基本病因
膈下脓肿的病因有很多,比较常见的是发生于腹膜炎之后者,例如胃肠穿孔、阑尾穿孔或闭合性腹部损伤、手术后残留等。但是由于右上腹及左上腹器官及病变情况的不同,此两处脓肿的情况又有所区别:
1、右膈下脓肿病因
十二指肠溃疡穿孔、胆道系统化脓性疾病、急性阑尾炎穿孔、肝右叶脓肿等疾病的患者多发生右膈下脓肿。
2、左膈下脓肿病因
胃穿孔、脾切除术后的患者等多发生左隔下脓肿。
症状体征
膈下脓肿一旦形成,可出现明显的全身及局部症状。
①全身症状:发热,初为弛张热。脓肿形成以后持续高热.也可为中等程度的持续发热。脉率增快,舌苔厚腻。逐渐出现乏力、衰弱、盗汗、厌食、消瘦、白细胞计数升高、中性粒细胞比例增加。
②局部症状:脓肿部位可有持续钝痛.深呼吸时加重。疼痛常位于近中线的肋缘下或剑突下。脓肿位于肝下靠后方可有肾区痛.有时可牵涉到肩、颈部。脓肿刺激膈肌可引起呃逆。膈下感染可通过淋巴引起胸膜、肺反应,出现胸水,咳嗽、胸痛。脓肿穿破到胸腔发生脓胸。近年由于大量应用抗生素,局部症状多不典型。严重时出现局部皮肤凹陷性水肿.皮肤温度升高。患侧胸部下方呼吸音减弱或消失。右膈下脓肿可使肝浊音界扩大。约有10%-25%的脓腔内含有气体。
疾病症状
- 腹膜炎或腹部手术后,病情曾一度好转,数日后又出现驰张热,伴寒战出汗,脉快等感染中毒症状。
2.局部压痛和叩击痛,相应部位肋间皮肤水肿。
疾病病因
腹腔感染,其常继发于脏器穿孔、炎症等腹膜炎的并发症。
病理生理
病人平卧时躺下部位最低,急性腹膜炎时腹腔内的脓液易积聚此处。细菌亦可由门静脉和淋巴系统到达膈下。约70%急性腹膜炎的病人经手术或药物治疗后,腹腔内的脓液可被完全吸收;30%的病人发生局限性脓肿。脓肿的位置与原发病有关。十二指肠溃疡穿孔、胆管化脓性疾病、阑尾炎穿孔,脓液常发生在右膈下;胃穿孔、脾切除术后感染,脓肿常发生在左膈下。小的膈下脓肿经非手术治疗可被吸收。较大的脓肿.可因长期感染使身体消耗以至衰竭,死亡率甚高。膈下感染可引起反应性胸腔积液,或经淋巴途径蔓延到胸腔引起胸膜炎;亦可穿入胸腔引起脓胸。个别的可穿透结肠形成内瘘而“自家”引流。也有因脓肿腐蚀消化道管壁而引起消化道反复出血、肠瘘或胃瘘者。如病人的身体抵抗力低下可发生脓毒血症。
诊断检查
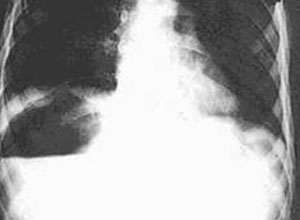
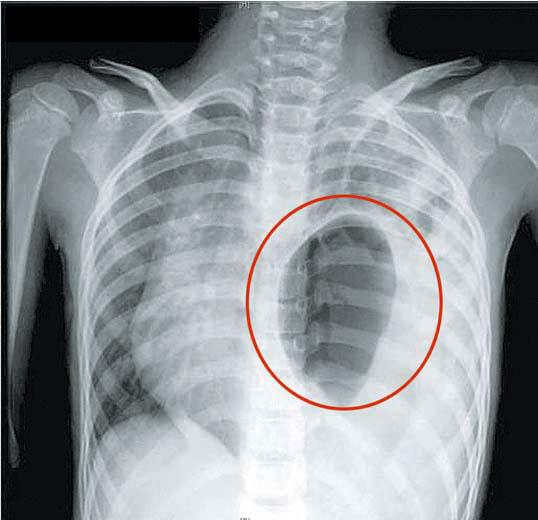
急性腹膜炎或腹腔内脏器的炎性疾病经治疗好转后,或腹部手术数日后出现发热、腹痛者,均应想到本病,并作进—步检查。X线透视可见患侧膈肌升高,随呼吸活动度受限或消失,肋膈角模糊,积液。X线片显示胸膜反应、胸腔积液、肺下叶部分不张等;膈下可见占位阴影。左膈下脓肿,胃底可受压下降移位;脓肿含气者可有液气平面。B超检查或CT检查对膈下脓肿的诊断及鉴别诊断帮助较大。特别是在B超指引下行诊断性穿刺,不仅可帮助定性诊断,而且对于小的脓肿可在吸脓后注入抗生素进行治疗。需要提出的是,穿刺阴性者不能排除有脓肿的可能。
治疗原则
- 早期应用大剂量抗生素控制感染,加强支援疗法,纠正水、电解质紊乱及酸碱平衡。抗生素的选择以脓液的细菌培养及药物敏感试验的结果作依据,在培养未获结果以前,应选择广谱抗生素,膈下感染以革兰氏阴性杆菌为主,常选用庆大酶素,氨芐青酶素及头孢菌素等抗生素,在治疗中应注意合并应用抗厌氧菌的抗生素(灭滴灵)。
2.脓肿形成后,原则上应手术切开排脓或穿刺置管引流,这是任何药物治疗代替不了的。根据脓肿的大小,部位选择如下术式:经皮穿刺置管引流术;经前肋缘下部手术引流;经后腰部引流;经侧胸部引流。
治疗方案
过去,膈下脓肿基本上采用手术引流。近年多采用经皮穿刺插管引流术,并取得较好的治疗效果。治疗前,均应进行充分的术前准备,包括补液、输血、营养支持和抗生素的应用等。
1.经皮穿刺插管引流术优点是,手术创伤小、可在局部麻醉下施行、一般不会污染游离腹腔和引流效果较好等。适应证:与体壁贴近的、局限的单房脓肿。穿刺插管须由外科医师和超声医师或故射科医师配合进行.如穿刺失败或发生并发症,便于及时手术治疗。操作方法:根据超声检查或CT所显示的脓肿位置,确定穿刺的部位、方向和深度。这个部位应是脓肿距腹壁最近处,其间无内脏。选定部位后,常规消毒,铺巾。局部麻醉下切开皮肤少许。由超声导引,将20号四氟乙烯套管针向脓肿刺入,拔出针芯,抽出脓液约5-l0ml送细菌培养和药物敏感试验。
从套管插人细的血管造影导针直达脓腔后,即将套管拔出,再用血臂扩张器经此导针扩张针道,然后放入一较粗的多孔导管,拔出导针,吸尽脓液,固定导管。导管可接床边重力引流瓶,也可用无菌盐水或抗生素溶液定期冲洗。临床症状消失,B超检查显示脓腔明显缩小甚至消失,脓液减少至每日l0ml以内后,即可拔管。吸尽脓液后,也可不留置导管。因有的病人经一次抽脓后,临床症状即可消失,残留的少量脓液可慢慢被吸收,脓腔也随之消失。经过这种方法治疗,约有80%的膈下脓肿可以治愈。
2.切开引流术应根据脓肿所在的位置来选择适当的切口。术前应常规进行B超检查,或通过CT来确定脓肿的位置。膈下脓肿的切开引流可以通过多种切口和途径进行,目前常用的有两种。经前腹壁肋缘下切口适用于肝右叶上、肝右叶下位置靠前或膈左下靠前的脓肿。此途径较安全而最常用。缺点是膈下脓肿多数偏后方,此法引流不畅。加用负压袋吸引可弥补其不足。在局麻或硬膜外麻醉下沿前肋缘下切口,切开腹壁各层至腹膜,穿刺确定脓肿的部位,在吸出脓的部位进入脓腔,可用手指或钝器插入,吸净脓液后,用低压灌冼,放置多孔引流管或双套管并用负压吸引。
脓肿周围一般都有粘连,只要不分破粘连.脓肿不会流入腹腔或扩散。经后腰部切口适用于肝右叶下、膈左下靠后的脓肿。肝右叶上间隙靠后的脓肿也可采用此途径。在第12肋下缘作切口。骨膜下切除第12肋,平第1腰椎横行切开肋骨床,然后进入腹膜后间隙。检查肝下、肝后,左侧切口检查脾下及牌后有无脓肿。用针穿刺抽吸,吸到脓后再切开脓腔,放多孔引流管或双套管,要注意避免误入胸腔。
用药原则
膈下虽有感染,但未形成脓肿者,给予抗生素控制感染,增加营养(含特需药物),增强机体抵抗力抗生素的选择以脓液的细菌培养及药物敏感试验的结果作依据,在培养未获结果以前,应选择广谱抗生素,膈下感染以革兰氏阴性杆菌为主,常选用庆大酶素,氨芐青酶素及头孢菌素等抗生素,在治疗中应注意合并应用抗厌氧菌的抗生素(灭滴灵)。脓肿一旦形成,原则上应手术切开排脓或穿刺置管引流,这是任何药物治疗代替不了的。
疾病预防
腹内感染的有效控制。膈下脓肿常是继发于脏器穿孔、炎症等腹膜炎的并发症。但有时穿孔或炎症初起,即被机体所局限,并无腹膜炎表现。当脓肿较大时诊断并不困难,但病变初起或脓肿很小时,往往不易肯定,需反复检查,细致观察,方能发现。膈下脓肿与脓胸,肝脓肿等因部位接近有时不易区分,但详加分析也能鉴别。膈下脓肿起始于感染,如能抗感染治疗,则能预防脓肿形成。脓肿较小时,非手术治疗或穿刺吸脓有时能使脓肿吸收消失,较大的脓肿具有较重的症状时必须及早手术引流。因为不但脓肿使病情逐日加重,并且易产生严重并发症造成危及生命的后果。