病因
1.胎儿畸形
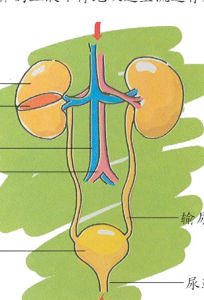
许多先天畸形特别是泌尿系统畸形与羊水过少有关,如先天性肾缺如、肾发育不良、多囊肾和尿道狭窄或闭锁等。上述畸形导致尿液生成减少或不能生成,所生成的尿液不能排出或排出减少,无尿或少尿,导致羊水生成下降,羊水吸收正常,最后出现羊水过少。
2.胎盘功能不全
胎盘是胎儿和母体间的物质交换的器官,胎盘功能降低可以导致胎儿血容量下降,胎儿肾脏血供下降最后导致胎尿生成减少。胎盘功能是由胎盘血供,胎盘的母儿屏障和胎盘有效工作面积决定的,胎盘功能降低通常包括胎盘血液供应下降、胎盘母儿屏障渗透功能下降和胎盘的有效面积下降。
胎盘血液供应下降理论上包括孕妇血容量下降孕妇血压下降和胎盘的供应血管异常等多种原因,但多认为孕妇血容量下降是胎盘血液供应下降的主要原因。
胎盘在母儿间进行物质交换的基本结构是胎盘的母儿屏障,胎盘母儿屏障由于水肿、血栓形成、纤维化、钙化等病理机制均可以导致胎盘母儿屏障功能障碍,胎儿与母体间物质交换下降,最后导致羊水生成下降。过期妊娠孕妇,胎盘总体积不变,但由于胎盘母儿屏障的上述变化,导致总的有效的胎盘的物质交换面积下降,最后出现羊水过少。临床工作中常见到胎盘体积小、厚度薄可能同时合并胎盘母面的钙化纤维化这种胎盘的基本胎盘母儿屏障可能正常或下降,但总的有效面积降低胎盘功能严重不全,此种胎盘通常合并羊水过少和胎儿宫内发育迟缓。
3.药物作用许多药物可引起羊水过少,常见的有非甾类解热镇痛药和血管紧张素转换酶抑制药两类,非甾类解热镇痛药中研究最多的是吲哚美辛。吲哚美辛可以导致子宫、胎盘循环下降,胎儿血容量和肾血容量下降,尿液生成下降。
病因病理
病因学
由于羊水生成及循环机制尚未完全阐明,有不少羊水过少的病例原因不明,临床多见下列情况。
1.胎儿畸形 如胎儿先天性肾缺如、肾发育不全、输尿管或尿道狭窄等畸形致尿少或无尿而引起羊水过少。
2.过期妊娠 过期妊娠时,胎盘功能减退,灌注量不足,胎儿脱水,导致羊水少。也有学者认为过期妊娠时,胎儿过度成熟,其肾小管对抗利尿激素的敏感性增高,尿量少导致羊水过少。由过期妊娠导致羊水过少的发生率达20%~30%。
3.胎儿宫内发育迟缓(IUGR) 羊水过少是胎儿宫内发育迟缓的特征之一,慢性缺氧引起胎儿血液循环重分配,主要供应脑和心脏,而肾血流量下降,胎尿生成减少而致羊水过少。
4.羊膜病变 电镜观察发现羊膜上皮层在羊水过少时变薄,上皮细胞萎缩,微绒毛短粗,尖端肿胀,数目少,有鳞状上皮化生现象,细胞中粗面内织网及高尔基复合体也减少,上皮细胞和基底膜之间桥粒和半桥粒减少。认为有些原因不明的羊水过少可能与羊膜本身病变有关。
发病机制
妊娠期间,羊水的量和成分不是固定不变的,而是处在一个不断生成和吸收的、相对稳定的动态变化过程中。当羊水生成减少和(或)羊水吸收增加,羊水的生成量小于羊水的吸收量时就会发生羊水过少。参与羊水生成和吸收的机制主要是胎尿、胎儿吞咽、胎儿呼吸运动、胎儿皮肤和胎膜(包括羊膜和绒毛膜)上述机制随孕周不同而各自作用不同。胎尿是羊水生成的主要机制,胎儿吞咽是羊水吸收的主要机制而其他机制可能具有羊水生成和吸收的双重作用。
症状
临床表现:
孕妇经常因胎动而感疼痛,腹围及子宫底高度均小于妊娠月份,胎儿活动受限,自然回转不易,故臀先露多见妊娠时间延长,常超过预产期2~3周分娩过程中常出现原发性宫缩乏力或不协调性宫缩宫口扩张缓慢,易发生第一产程延长。羊水极少黏稠多呈黄绿色,导致胎儿缺氧。由于羊水缺乏造成种种发育畸形如羊水过少发生于妊娠早期,部分胎儿体表可与羊膜粘连,或形成羊膜带使手指或肢体离断。
如羊水过少发生于妊娠晚期,则胎儿皮肤干燥,如羊皮纸状。因羊水少,胎儿在子宫内处于强制性体位易受压迫而引起特殊的肌肉骨骼畸形,如手足畸形、背曲、斜颈上下肢弯曲等又常有胎儿肺脏发育低下,其原因可能为:①肺内发育缺陷不能排泄维持羊水量的液体;②由于羊水少,子宫压迫胎儿胸部,影响胸壁及肺膨胀;③缺乏液体吸入终末肺泡,阻碍肺发育。在正常妊娠,适当羊水量的吸入对胎儿肺的膨胀与发育很重要发生于早、中妊娠的羊水过少多因胎儿畸形流产而告终。
诊断:
主要根据临床表现、B超检查及直接测量羊水确诊。
直接测量羊水,破膜时如果羊水量<300ml为羊水过少,其性质黏稠、浑浊暗绿色。另外,在羊膜表面常可见多个圆形或卵圆形结节,直径2~4mm淡灰黄色,不透明内含复层鳞状上皮细胞及胎脂。直接测量法最大缺点是不能早诊断。
鉴别诊断:
羊水过少时,子宫低高度及腹围均小于同期妊娠月份,应与下列疾病相鉴别。
1.胎儿生长受限子宫低高度小于同孕周正常高度的第10百分数。妊娠36周前B型超声测胎头双顶径小于同孕周的5个百分数。检查子宫内羊水振波感一般较明显,无羊水过少的“实感”B型超声检查羊水量在正常范围破膜时羊水量>300ml。足月分娩时新生儿体重<2500g。羊水过少者子宫紧裹胎体,B型检查超声测羊水暗区<2cm,甚至<1cm,足月新生儿体重往往>2500g。但胎儿生长受限常合并羊水过少。
2.早产子宫底高度虽小,符合孕周。子宫内羊水振波感明显,子宫不紧裹胎体。B型超声检查羊水量在正常范围内,胎头双顶径值符合孕周破膜时水量>300ml。出生新生儿体重及特征均符合为早产儿。
检查
实验室检查:
根据病情选择做血、尿、便常规检查生化肝肾功检查。
其它辅助检查:
1.B超检查是诊断羊水过少的主要方法,包括定性诊断和半定量诊断。B超下发现羊水量明显减少、羊水和胎儿界面不清、胎儿肢体明显聚集重叠即可以做出羊水过少的定性诊断。定性诊断后通过进一步测量羊水池的深度对羊水过少做出半定量诊断妊娠28~40周期间,B型超声测定最大羊水池径线稳定在5.1cm±2.0cm范围,若最大羊水池垂直深度(AFV)≤2cm为羊水过少,≤1cm为严重羊水过少。多采用羊水指数法(AFI)诊断羊水过少,该方法比AFV准确可靠。AFI≤8cm时为诊断羊水过少的临界值,若AFI≤5cm则诊断为羊水过少。
2.磁共振技术是近些年发展起来的一项可以于产科应用的新的影像学技术,磁共振技术除可以准确判断羊水池的深度,还可以利用三维成像技术和体积计算技术对羊水总量进行估计,是诊断羊水过少的重要方法。
对于羊水过少患者,通过影像学技术判断羊水量固然重要,影像学技术更大的作用是对胎儿畸形的诊断,明确有无胎儿畸形是制定治疗方案的关键。对于宫内诊断胎儿畸形B超技术已经是一里程碑,新兴的磁共振技术较B超技术有更大的优点。
治疗
1.妊娠期发现羊水过少如果明确合并胎儿畸形者,需要立即终止妊娠。
2.妊娠期诊断羊水过少明确无胎儿畸形且胎儿已经发育成熟者,可以考虑终止妊娠,终止妊娠的方式可以考虑剖宫产。
3.羊膜腔灌注法羊水量减少是羊水过少对妊娠期和分娩期母儿产生不良影响的主要原因,通过羊膜腔灌注法增加羊水量是有针对性的治疗措施。
(1)适应证:
①增加胎儿内脏显影:羊水过少,胎体靠近宫壁和胎盘,内脏结构显示不清难以判断是否合并胎儿畸形。通过羊膜腔灌注法可以增加声窗,提高胎儿畸形的诊断率。
②诊断不典型的胎膜早破:对难以诊断的胎膜早破,经腹壁行羊膜腔灌注,如出现阴道溢液则可以诊断胎膜早破。
③妊娠期减少胎体受压、胎儿生长发育和运动受限。
④减少分娩过程中脐带受压,减少不协调的子宫收缩。
(2)种类:羊膜腔灌注法按灌注途径分为经腹壁和经阴道羊膜腔灌注两种,前者通常在未破膜的情况下,后者通常已经破膜。
(3)注意事项:
①灌注液通常用生理盐水灌注前加温。
②通常灌注速度约180ml/h,一次最多800ml。
③灌注动力为重力,避免应用推注法和输液泵。
④灌注液中可以加入抗生素、促胎肺成熟药物和氨基酸类营养物质。
⑤注意监测子宫收缩和胎儿胎心的变化。
⑥可以连续或多次灌注,注意预防感染。
预后
羊水过少与对母儿的影响:早发性羊水过少指在妊娠中期和中期以前发生的羊水过少比较少见,常见原因是胎儿畸形和胎儿生长受限,妊娠结局很差。晚发性羊水过少的常见原因是过期妊娠、胎膜早破、胎儿生长受限、胎儿窘迫、孕妇血容量低、孕妇应用吲哚美辛保胎和应用卡托普利(开搏通)治疗妊娠高血压综合征等情况。
妊娠期间羊水过少通常会出现胎儿畸形,这种胎儿畸形指继发于羊水过少的胎儿畸形即所谓的羊水过少四联症由于羊水过少,子宫紧裹胎体,导致胎儿生长和运动受限进而器官生长发育和功能异常,最后出现典型的羊水过少四联症羊水过少四联症包括肺发育不全、特殊面容、四肢畸形和生长迟缓分娩过程中羊水过少通常出现不协调宫缩、子宫颈扩张缓慢、脐带受压胎儿窘迫等情况所以剖宫产率增高即使阴道分娩,阴道分娩相对困难,容易出现产伤。胎儿出生后容易出现新生儿窒息和其他新生儿疾病,新生儿死亡率明显增加。